The post İnsan Papilloma Virüs (HPV) Aşısı appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>HPV aşısı enfeksiyona karşı güçlü bir bağışıklık yanıtı oluşturarak enfeksiyonu önler. Böyle bir aşı özellikle HPV enfeksiyonu riski taşıyan kişilerde oldukça faydalı olacaktır. Aşının kaç yıl süre koruduğu kesin olarak bilinmemekle birlikte, koruyuculuğun 5 yıl üzerinde olabileceği düşünülmektedir.
HPV nedir?
İnsan siğil virüsü (HPV), rahim ağzı kanseri ve genital siğillere neden olabilen bir virüstür. HPV kadınlarda, rahim ağzı kadar sık olmamakla birlikte vulva (dış cinsel organ cildi) ve vajina kanserine de neden olabilirken; hem kadın hem de erkeklerde anüs, ağız ve boğaz kanseri de oluşturabilir.
HPV, cinsel ilişki gibi doğrudan cilt teması ile bulaşan bir virüstür.
HPV enfeksiyonu nasıl bulaşır?
Siğil virüsü, enfekte kişi ile doğrudan temas ile bulaşır. Genital siğil enfeksiyonu cinsel temas ile bulaşır. Cinsel ilişki; vajinal, oral, anal veya el ile temasın olduğu bütün cinsel yakınlaşmaları içerir. Cinsel ilişki olmaksızın doğrudan ten teması ile de bulaşma görülebilir. Cinsel yolla bulaşan hastalıklardan korunmada kondom kullanılması önerilmekle birlikte HPV bulaşmasından tam korunma sağlayamaz. Çünkü kondom, HPV bulunabilecek cildin tümünü kaplamaz.
Cinsel partner sayısı arttıkça HPV ile karşılaşma riski de artar. Cinsel partnerin önceden birlikte olduğu kişi sayısının fazla olması da riski artıran bir faktördür. Hesaplamalara göre cinsel olarak aktif yetişkinler 50 yaşına geldiğinde %75-80 oranında HPV ile karşılaşmış olacaktır. 15-25 yıllık cinsel temas sonrası yetişkinlerin büyük kısmında HPV enfeksiyonu bulaşmış olur.
HPV enfeksiyonu bulaşanların çoğunda belirti görülmez. Bulaşma sonrası vücut virüsten tamamen temizlenebilir. Ancak olguların %10-20’sinde virüs vücutta bulunmaya devam edecektir. Bu kişilerde rahim ağzı kanseri veya kanser öncülü lezyonların görülme olasılığı artar. HPV enfeksiyonundan rahim ağzı kanseri gelişme süresi ortalama 20-25 yıldır. Bu nedenle rahim ağzı kanseri taraması için smear yapılması, kanser başlamadan öncül lezyonları saptayıp tedavi etmede çok büyük önem taşır.
100’ün üzerinde HPV tipi ayırt edilmiş olup bunlardan 40 kadarı rahim ağzını enfekte edebilir ve ortalama 15 tanesi rahim ağzı kanserine neden olabilir. HPV tipleri rahim ağzı kanseri açısından yüksek, orta ve düşük riskliler olarak üç gruba ayrılmıştır.
- HPV tip 6 ve 11, genital siğil olgularının %90’ından sorumludur. Bu tipler ahim ağzı kanseri açısından düşük riskli tiplerdir. Çünkü rahim ağzı kanserine nadiren neden olurlar.
- HPV tip 16 ve 18, rahim ağzı kanseri açısından yüksek riskli tipler olup tüm rahim ağzı kanseri olgularının ortalama %70’inden sorumludur.
- HPV tip 31, 33, 45, 52 ve 58, rahim ağzı kanseri açısında diğer yüksek riskli tipler olup tüm rahim ağzı kanseri olgularının %20’sinden sorumludur.
- Rahim ağzı kanseri açısından yüksek riskli diğer tipler, HPV tip 35, 39, 51, 56 ve 59 olmakla birlikte bu tiplere çok nadiren rastlanır.
İnsan papilloma virüsü (HPV) aşısı nedir?
HPV aşısı, insan papilloma virüsüne (HPV) karşı bağışıklık sağlamak için kullanılan bir aşıdır .
Aşılar bazı ciddi veya ölümcül enfeksiyonları önleyebilir. Vücudu enfeksiyonlara neden olan mikroplarla savaşmaya hazırlarlar. Buna aşılama veya bağışıklama denir.
HPV aşısını neden yaptırmalıyım?
HPV aşısı sizi HPV enfeksiyonundan korur. Farklı sorunlara yol açabilecek farklı HPV tipleri vardır. Bazı siğil virüsü tipleri ciddi sonuçlara neden olabilir:
- Cinsel organlardaki bir HPV enfeksiyonu ahim ağzı (serviks) kanseri, vajina veya penis kanserine neden olabilir. Diğer HPV türleri genital siğillere neden olabilir.
- Anüs çevresindeki bir HPV enfeksiyonu anüs kanserine (anal kanser) neden olabilir.
- Ağız ve boğazdaki bir HPV enfeksiyonu ağız ve boğaz kanserine neden olabilir.
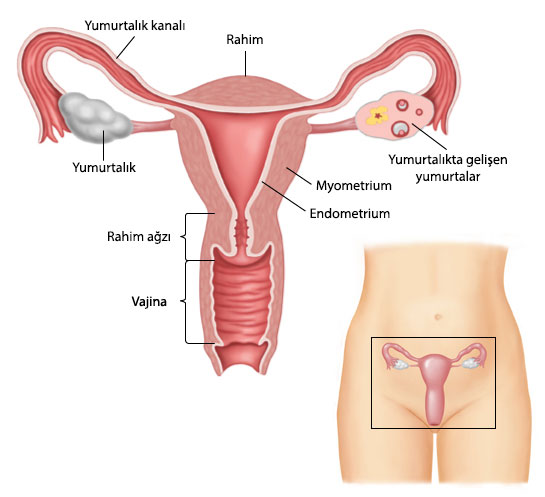
Kadın iç üreme organları
Genital, anüs, ağız veya boğazda oluşan her siğil virüsü enfeksiyonu kansere yol açmayabilir. Aslında HPV bulaşan kişilerden hangilerinin kanser olacağını tahmin etmek kolay değildir. HPV aşıları, virüsün bulaşmasını önleyerek ilk basamakta korunma sağlamış olur.
Farklı HPV aşıları var mı?
Tüm dünyada 3 çeşit HPV aşısı vardır. Aşılar ve korudukları virüs tipleri şöyle sıralanabilir.
Gardasil-9 (6, 11, 16, 18, 31, 33, 45, 52 ve 58)
Gardasil (6, 11, 16 ve 18)
Cervarix (16 ve 18)
Glaxo Smith Kline’ın geliştirdiği aşı (Cervarix), HPV 16 ve 18 L1 VLP tiplerini içerir, FDA tarafından onaylanmıştır. Çalışmalarda Kuzey Amerika, Latin Amerika, Asya ve Avrupa’da 18.000’in üstünde kadın aşılanmıştır ve 27 aylık takip süresi içinde yeni infeksiyona karşı % 92, persistan infeksiyona karşı % 100 koruma sağlamıştır. HPV aşıları tipe spesifik olduğundan, diğer tiplere karşı koruyucu değildir. Sadece HPV 16 ile HPV 31, 33, 58, 18 ile HPV 45 arasında nötralizan epitopların ortak kullanımı sonucu çapraz koruma olmaktadır. Bu virüslerin oluşturabileceği serviks, vulva, vagina prekanseröz oluşumlarını ve genital siğilleri engellemektedir.
Merck&Co.,Inc’ın Gardasil adlı HPV 6, 11, 16, 18 tiplerini içeren aşısı ise kuadrivalan bir aşı olup faz 3 çalışmaları tamamlanmıştır. Bu 4 tip virüsün oluşturabileceği serviks, vulva, vagina prekanseröz oluşumlarını ve genital siğillerini engellemektedir. Bu aşı ile 33 ülkede 25.000 kadın aşılanmış ve aşının persistan infeksiyonu önlemede % 100 etkili olduğu gösterilmiştir. Ayrıca Villa ve arkadaşları çalışmalarında 15-26 yaş arasındaki 12.000 kadını aşılamış ve HPV 16/18’e karşı CIN I /CIN II gelişimini de % 100 önlediğini göstermiştir. Aşı 3 doz halinde 0, 2 ve 6. aylarda uygulanır. İlk cinsel ilişkiden önce uygulandığında % 100’e yakın koruma sağlandığı vurgulanmaktadır.
Bu aşıların hepsi güvenli ve rahim ağzı kanserine ilerleyebilecek kanser öncülü lezyonlardan koruma konusunda etkilidir. Aşıların rahim ağzı kanseri riskini azalttığı, geniş kitlelerde uygulanan çalışmalarla gösterilmiştir. Gardasil ve Gardasil-9 yalnızca rahim ağzı kanseri değil, genital siğillerden de %90 oranında korunma sağlar.
Türkiye’de hangi HPV aşıları var?
Siğil virüsü ve özellikle de rahim ağzı kanserinin önlenmesi için 2003 yılından beri piyasada olan aşılar 2007 yılında ülkemizde de kullanılmaya başlanmıştır.
HPV Aşılarıyla ilgili TCSB Kanser Dairesi Başkanlığı, FDA (Food and Drug Administration) ve ACIP (Advisory Committee on Immunization Practices) önerileri tamamen aynıdır. İki ayrı firmaya ait HPV aşısına ithalat izni verilmiştir. Bunlardan birisi GSK firmasına ait ikili aşı Cervarix® ve diğeri MSD firmasına ait dörtlü aşı Gardasil®’dir. Cervarix’in ithalatı durmuş olup ülkemiz piyasasında yalnızca Gardasil (4’lü aşı) bulunmaktadır.
Bazı özel sağlık sigortaları dışında geri ödeme kurumları tarafından aşının ücreti ödenmemektedir.
Aşılar hangi dozda ve ne sıklıkta yapılır?
Tüm HPV aşıları koldan enjeksiyon şeklinde yapılır. Aşı yapılmasından önce muayene veya rahim ağzı kanseri taraması için smear yapılması gerekli değildir.
Doz, yaş ve bağışıklık sisteminin gücüne bağlıdır.
- 15 yaş altında ve bağışıklık sistemi sağlıklı ise 6 ay ara ile 2 doz uygulanabilir.
- 15 yaş ve üzerinde ve bağışıklık sistemi sağlıklı ise 6 ayda 3 doz uygulama önerilir. İlk dozdan 1-2 ay sonra ikinci doz, ilk dozdan 6 ay sonra üçüncü doz yapılır.
- Bağışıklık sistemi sağlıklı değil ise yaşa bakılmaksızın üç doz aşı yapılmalıdır.
En iyi korunma için her üç dozun yapılması önerilir.
HPV aşısı hangi yaşta uygulanmalıdır?
HPV aşısının 11-12 yaşlarında uygulanması önerilir. Ancak 9 yaşından 26 yaşına kadar aşı yapılabilir. Hedef 9-26 yaş grubundaki her kadının mümkünse ilk cinsel ilişkiden önce, değilse mümkün olan en kısa zamanda aşılanmasıdır. Amerikan İlaç ve Gıda Dairesi (FDA), 26 yaş üzerinde 45 yaşına kadar aşı yapılmasını onaylamıştır. Bu yaşlarda aşı yapılması zararlı değildir. Önceden HPV enfeksiyon alınmış ise aşının etkinliği daha düşük olacaktır.
HPV aşıları, enfeksiyon oluşmadan yapıldığında en yüksek etkinlik elde edilebilir. Bu yüzden aşı ilk cinsel temastan önce tamamlanmış olmalıdır. Aşılar, önceden bulaşmış bir HPV enfeksiyonu veya rahim ağzında kanser öncülü lezyonların tedavisi için kullanılmaz.
Genital bölgede siğil bulunması veya geçirilmiş olması, yapılan smear testinde anormal veya şüpheli sonuçların bulunması veya siğil virüsü DNA’sı saptanmış olması aşılama yapılması için engel değildir. Ancak aşıdan elde edilecek yarar daha az olacaktır. Geçirilmiş olan enfeksiyon, bir HPV tipine aittir. Aşı, diğer HPV tiplerinden korumak için yine de uygulanmalıdır. Aşı yapılmadan önce geçirilmiş olan siğilin virüs tipi belirlenmesine gerek yoktur.
Bazı anne babalar çocuklarını aşılatmak istemiyorlar. Bazıları aşı yapılmış olmanın sağladığı rahatlık ile çocuklarının cinsel hayatının daha erken yaşta başlayacağından endişeleniyor olabilir. Ancak aşı olanlarda cinsel temas yaşının daha erken olduğuna dair bir bilgi bulunmamaktadır.
HPV aşısının yan etkileri nelerdir?
Bazıları aşının ciddi yan etkileri olduğundan korkarlar. Ancak piyasadaki HPV aşıları üzerinde yapılan çalışmalar güvenli olduklarını göstermiştir.
Aşı, yapıldığı yerde kızarıklık, şişlik ve ağrıya neden olabilir.
HPV aşılarında timersol (civa türevi bir koruyucu) kullanılmamaktadır.
Uygulama sırasında çok nadiren baş dönmesi olabilir. Bu yüzden aşı yapılırken ve yapıldıktan sonra bir süre oturmalısınız.
Siğil virüsü aşıları, virüs kapsülünden üretilir. Canlı veya ölü virüs bulundurmadığından yan etki olarak HPV enfeksiyonu, HPV ilişkili kanser veya ölüme neden olamazlar.
Gebelikte uygulandığında aşının bebek üzerinde bilinen bir risk oluşturduğu gösterilmemiş olmakla birlikte gebelerin aşılaması önerilmemektedir. Ancak yine de aşı yapılmadan önce gebelik testi yapılması gerekli değildir. Gebelikte aşılamaya başlanmamalıdır. Gebe kalmadan önce aşılanmasına başlanmış olan bir kadının aşı dozları gebeliğin bitiminden sonraya ertelenmelidir. İlk doz yapıldıktan sonra gebe kalındıysa gebelik sonrası sıfırdan başlanmalıdır. İki doz yapıldıktan sonra gebelik söz konusu ise üçüncü doz emzirme döneminde doğumdan sonraki 6. haftadan itibaren güvenle yapılabilir. Gebe olduğu bilinmeden aşı yapılmış ise gebeliğin sonlandırılmasına gerek yoktur; doğumsal özür artışı gösterilmemiştir. Emzirme sırasında aşı uygulanmasında bir sakınca bulunmamıştır.
HPV aşısının koruma gücü ne kadardır?
Aşı, rahim ağzı ve vajina kanserine neden olabilen HPV enfeksiyonu türlerinin bulaşmasını önlemede çok etkilidir. Diğer kanser türlerinin riskini de azaltabilir. Aşı, genital siğillere neden olan HPV türlerini önlemede de çok etkilidir.
HPV aşısı en sık görülen tiplere karşı geliştirildiğinden tüm genital kanser ve siğillere karşı koruma sağlamaz. HPV aşısı rahim ağzı kanserlerine karşı yaklaşık %70, genital siğillere karşı yaklaşık %90 oranında koruma sağlamaktadır.
Önceden HPV bulaşmış olanlarda koruyucu etkisi düşüktür ancak yine de uygulanmalıdır.
- HPV aşılaması kadınlarda aşının içerdiği virüs tiplerinin yol açtığı rahim ağzı kanseri ve kanser öncülü hastalıklarına karşı yüksek derecede koruyucudur.
- HPV aşısı, aşının içerdiği virüs tiplerinin yol açtığı genital siğil oluşumuna karşı yüksek derecede koruyucudur.
- HPV aşısı ülkemizde erkeklerde ruhsat almamıştır. Ancak erkeklerde HPV aşısı uygulanması genital ve penil siğile karşı yüksek derecede koruyucudur. Cinsel partnerlerinde enfeksiyon oluşma riskinde azalma sağlar.
- HPV aşıları hem kadın hem erkeklerde anal kansere karşı yüksek derecede korunma sağlar.
- HPV aşısı, ağız ve boğazda kansere de neden olabilen HPV enfeksiyonuna karşı yüksek derecede koruyucudur.
Koruma ne kadar süre devam eder?
Aşı sonrası korumanın en az 5 yıl sürdüğü kanıtlanmıştır. Daha uzun süreli takip çalışmaları devam etmektedir. Bu gözlemlere göre koruma süresinin daha uzun bulunacağı tahmin edilmektedir. Bugünkü bilgilerin ışığında rapel (tekrar doz) gerekli değildir.
HPV aşısı diğer cinsel yolla bulaşan hastalıklardan da korur mu?
HPV aşısı; AIDS, genital uçuk, klamidya, bel soğukluğu gibi diğer cinsel yolla bulaşan hastalıklardan koruma konusunda etkili değildir. Genel anlamda cinsel yolla bulaşan hastalıklardan korunmak için en iyi yol kondom kullanmaktır.
HPV aşısı olanlar da rahim ağzı kanseri taraması için smear kontrollerine devam etmeli midir?
HPV aşısı yaptırmak rahim ağzı kanserine yakalanma riskinizi azaltır. Ancak sizi tamamen korumaz. Aşı olsanız da kanser veya kanser öncüsü hastalıklar için taranmalısınız.
21 yaşından itibaren smear testi, herkeste olduğu gibi aşı yapılanlarda da yapılmalıdır. Aşı, yapılmadan önce bulaşmış olabilecek virüse bağlı riskleri ortadan kaldırmayacaktır. Üstelik aşı olanlara da aşının içeriğinde bulunmayan yüksek riskli virüsler bulaşabilir ve kansere neden olabilir.
Rahim ağzı kanserinin temel önlenme yolu kolposkopik muayene ve sürüntü testlerinin düzenli olarak yapılmasıdır. Rahim ağzında görülen sorunlar hızla ve etkin olarak tedavi edilmelidir.
Tarama, Pap test veya rahim ağzında araması ile yapılabilir. Pap test, rahim ağzından alınan sürüntüde kanser hücrelerinin veya kansere dönüşebilecek hücrelerin aranması ile yapılır.
HPV aşıları rahim ağzı kanseri olma riskinizi azaltır. Ancak risk asla sıfır değildir. Bu nedenle rahim ağzı kanseri taraması için smear testlerine devam etmelisiniz.
Yüksek risk taşıyanlarda anal ve ağız, boğaz kanseri tarama yöntemleri tanımlanmış olmakla birlikte pek çok merkezde uygulanamamakta ve rutin taraması bulunmamaktadır.
![]() Bu sayfa düzenlenirken UpToDate Patient Education sayfalarından yararlanılmıştır.
Bu sayfa düzenlenirken UpToDate Patient Education sayfalarından yararlanılmıştır.
The post İnsan Papilloma Virüs (HPV) Aşısı appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post HSIL – Yüksek Dereceli Skuamöz İntraepiteliyal Lezyon appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Sitolojik değelendirmelerin (smear testi) %0.5’ni HSİL (yüksek gradeli squamöz intraepitelyal lezyonlar) oluşturur. Smearde HSIL bulunan kişilere yapılan biyopsilerde yüzde 53 oranında kanser öncülü lezyon ve yüzde 7 kadarında rahim ağzı kanseri saptanır.
Yüksek dereceli skuamöz intraepitelyal lezyonlar (HSIL), serviks hücrelerinde orta ila şiddetli değişikliklere işaret eder. Daha az şiddetli değişiklikler görülürse buna düşük dereceli skuamöz intraepitelyal lezyonlar (LSIL) denir. Kanser öncülü lezyon çıkarılırsa veya yok edilirse serviks kanseri genellikle önlenebilir.
Smear testinde yüksek dereceli skuamöz intraepitelyal lezyon saptanan olgularda endoservikal değerlendirmeyle birlikte kolposkopi yapılmalıdır. Kolposkopi, klinisyenin ofisinde pelvik muayene sırasında yapılan bir tür mikroskop kullanılarak serviksin incelenmesidir. Kolposkopide yüksek dereceli servikal veya vajinal lezyon saptanamaz ise smear, kolposkopi ve histolojik değerlendime gözden geçirilmelidir.
HSİL olan bir olguda kolposkopi yüksek dereceli bir lezyonu gösteriyor ise Kolposkopi ile aynı zamanda rahim ağzında sorunlu görülen alanlar alınarak tedavi yapılabilir. Buna hızlı tedavi adı verilir. Bu işleme LEEP (Loop elektrocerrahi eksizyon işlemi) veya LLETZ (Transformasyon bölgesinin geniş loop eksizyonu) adı verilir. Serviks kanseri, transformasyon bölgesinden başladığı için asıl olan bu bölgenin alınmasıdır. Bu işlem ile hem tanı hem tedavi yapılmış olur.
LEEP ile tedavi, 21 ila 24 yaş arasındaki gençlerde tercih edilmez. Yüksek dereceli lezyonlar bile gençlerde tedavi edilmeden kaybolabilir. Ayrıca LEEP, gelecekteki bir hamilelikte komplikasyon riskini artırabilir. Bu nedenle biyopsi sonucunu beklemeden sadece kolposkopi ile tedavi, bu yaş grubunda genellikle yapılmaz. Ayrıca, gebelerde acil tedavi iyi bir seçenek değildir.
HSIL olgularında yönetim
- LEEP veya ECC ile birlikte kolposkopi uygulanır.
- Biyopside CİN 2 veya 3 saptanmışsa; LEEP veya 1 yıl boyunca 6 ay aralarla kolposkopi ve sitoloji önerilir.
- Kolposkopi ve sitoloji ile takip edilen olgularda, 6. veya 12. ayda tekrar HSIL saptanırsa LEEP işlemi önerilir.
- Arka arkaya 2 negatif smear sonrası rutin izlem önerilir.
- Kolposkopi yetersiz ise (özel durumlar dışında) LEEP işlemi önerilir.
HSIL olgularının yönetiminde özel durumlar
Gençler (10-19 yaş arası)
- Kolposkopi önerilir.
- LEEP seçeneği uygun değildir.
- CİN 2 veya CİN 3 saptanmamışsa 2 yıl süreyle 6 ay aralarla kolposkopi ve smear ile izlenir.
- İzlem sırasında yüksek dereceli kolposkopik lezyon veya 1 yıl süreyle HSIL devam ederse biyopsi yapılır.
- Biopside CİN 2, 3 saptanırsa Amerikan kolposkopi derneği kılavuzlarına göre tedavi edilir.
- CİN2, 3 saptanmaksızın HSIL devam ederse, LEEP yapılır.
- Arka arkaya 2 smear sonucu normal bulunursa rutin smear kontrolleri yapılır.
- Kolposkopi yetersiz veya endoservikal değerlendirmede herhangi bir CIN varlığında LEEP yapılır.
Gebe olgularda yönetim
- Kolposkopi yapılır, endoservikal küretaj yapılmaz.
- İnvaziv kanser kuşkusu yoksa LEEP uygulanmaz.
- CİN2, 3 olmadığı sürece doğum sonrası 6. haftadan önce smear ve kolposkopi ile yeniden değerlendirme yapılmaz.
![]() Bu sayfa düzenlenirken UpToDate Patient Education sayfalarından yararlanılmıştır.
Bu sayfa düzenlenirken UpToDate Patient Education sayfalarından yararlanılmıştır.
The post HSIL – Yüksek Dereceli Skuamöz İntraepiteliyal Lezyon appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post LSIL – Düşük Dereceli Skuamöz İntraepiteliyal Lezyon appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>LSIL Pap testinde, hafif hücresel değişiklikler olduğunu gösterir. Smear sonuçlarının %1-6’si LSIL (Düşük Dereceli Skuamöz İntraepitelyal Lezyon) çıkar.
Düşük Dereceli Skuamöz İntraepitelyal Lezyon saptanan olguların yaklaşık %15-30’unda servikal biopside CIN 2 veya 3, %1’inde rahim ağzı kanseri saptanır. Bizim amacımız koloposkopi ile CIN olgularını saptamaktır. Smear sonucu LSIL çıkan olguların %83’ünde HPV bulaşması vardır.
Yönetim:
- Lezyonun saptanıp saptanmamasına
- Kolposkopinin yeterli olup olmamasına
- Hastanın gebe olup olmamasına bağlıdır.
Biopsi ile CIN doğrulanmadığı sürece LSIL olgularında LEEP, konizasyon gibi cerrahi veya koter, kriyo gibi ablatif işlemler yapılmaz.
Kolposkopinin yeterli olduğu gebe olmayan olgularda endoservikal örnekleme (ECC) yapılabilir. Özellikle kolpsokopide lezyon saptanamayan olgularda ECC yapılmalıdır.
Önemi belirsiz atipik skuamöz hücrelerde (ASC-US) olduğu gibi, bir LSIL de yaşınıza bağlı olarak farklı şekilde değerlendirilir.
25 Yaş Üzerinde
Takip HPV testi sonuçlarına bağlıdır.
- HPV sonucunuz negatif. Servikal kanser riskiniz düşüktür. Yıllık HPV testi yaptırmalısınız.
- HPV 16 veya 18 pozitif. Kolposkopi yapılır.
21-24 Yaş Arası
Bu yaş grubunda HPV testi, rahim ağzı kanseri taramasının olağan bir parçası değildir. HPV testi pozitif bile olsa 1 yıl sonra smear testi ile kontrollere devam edilir. Bunun yerine yıllık smear kontrolü ile devam edebilirsiniz.
LSIL olmakla birlikte, az da olsa yüksek dereceli skuamöz intraepitelyal lezyon (HSIL) içeren hücre varsa takip HSIL sonucu olan kişiler gibi kolposkopi ile yapılır.
LGSİL olgularının yönetiminde özel durumlar
Adelosan olgularda yönetim
LSIL saptanan adolesanların yaklaşık 36. ayda % 91’inde kendiliğinden gerileme meydana gelir. Yıllık smear takibi önerilir. 12. aydaki smear sonucu HSIL veya 24. ayda ASCUS gelmişse kolposkopi yapılmalıdır. HPV testine gerek yoktur.
Postmenopozal olgularda yönetim
- HPV-DNA testi
- 6 ve 12. aylarda smear tekrarı
- Kolposkopiyi içerir.
HPV testi negatif veya kolposkopide CIN saptanmamışsa 12. ayda smear tekrar edilir.
HPV testi pozitif veya smear tekrarında ASCUS bulunmuşsa kolposkopi önerilir.
Arka arkaya 2 smear testi negatif gelirse rutin izlem yapılabilir.
Gebe olgularda yönetim
Kolposkopi yapılır, endoservikal küretaj yapılmaz. Kolposkopi doğum sonrası 6. haftaya ertelenebilir. Smear, biopsi veya kolposkopik olarak CİN 2, 3 veya kanser bulgusu yoksa doğum sonrası takip önerilir.
![]() Bu sayfa düzenlenirken UpToDate Patient Education sayfalarından yararlanılmıştır.
Bu sayfa düzenlenirken UpToDate Patient Education sayfalarından yararlanılmıştır.
The post LSIL – Düşük Dereceli Skuamöz İntraepiteliyal Lezyon appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Siğil Virüsü (HPV) appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>İnsan Siğil Virüsü (HPV) insanda kansere yakalanma riskini arttıran ve dünyada en sık cinsel yolla bulaşan viral enfeksiyondur. HPV-serviks kanseri arasındaki ilişki, akciğer kanseri-sigara arasındaki ilişkiden daha güçlüdür. Bu nedenle serviks kanseri tanısının erken konulup tedavi etmenin tek yolu smear ve HPV testidir.
Seksüel olarak aktif kişilerin yaşam boyu HPV ile enfekte olma olasılığı % 50-60 olarak bildirilmiştir. Genç kadınlardaki HPV enfeksiyonlarının çoğu genellikle klinik belirti vermeden ilk yılda % 70, ikinci yılda ise % 90 oranında bağışıklık sistemi tarafından ortadan kaldırılır. HPV infeksiyonunun ortalama süresinin 8 ay olduğu bildirilmektedir. 8 aydan daha uzun süren HPV DNA pozitifliği kalıcı infeksiyonun göstergesidir. 30 yaş altı genç kadınlarda ( 18- 25 yaş ) HPV enfeksiyonu saptanma oranı 30 yaş üstündeki kadınlardan daha yüksektir. Virusun vücüttan atılabilme olasılığı, virusun tipi ile doğrudan ilişkilidir. Özellikle Tip 16 ve18 in vücuttan temizlenmesi daha uzun sürmektedir.
HPV’a karşı immun cevap geç oluşur. HPV virüsü özellikleri ve yerleşimi nedeniyle ve kanda dolaştığı bir faz olmadığından immun cevaptan kaçması mümkün olmaktadır. HPV’na karşı antikorlar HPV DNA tespitinden 8 -18 ay kadar uzun süre sonra ve düşük düzeyde gelişir. Ancak HPV ile enfekte olan kişilerin hepsinde tespit edilebilir düzeyde antikor cevabı oluşmaz. HPV lezyonlarının gerilemesinde hücresel bağışıklıkta rol oynar. Hücresel bağışıklığın baskıda olduğu HIV (AIDS) enfeksiyonu olan veya transplantasyon yapılan kişilerde HPV lezyonları daha yüksek oranlarda görülür.
Yüksek riskli HPV
HPV tipleri prekanseröz lezyon ve servikal kanserle ilişkilerine göre yüksek risk ve düşük risk HPV tipleri olarak sınıflandırılır.
Yüksek riskli HPV tipleri: 16-18-31-33-35-39-45-51-52-56-58-59-67-68 ve 70’tir.
Hastaların % 10’unda kalıcı enfeksiyon görülür ve bu olgularda rahim ağzı kanseri (servikal kanser) gelişmesi 10-15 yıllık bir süreci içerir. Yüksek riskli HPV (tip 16, 18) ile kalıcı infeksiyonu olanlar yüksek dereceli kanser öncesi lezyon ( HSIL ) ve servikal kanser gelişmesi bakımından büyük risk altındadır. HPV 16, sitolojik olarak hem normal kadınlarda hem de servikal kanser vakaları arasında en sık tip olmasına rağmen, servikal kanser HPV infeksiyonunun nadir bir komplikasyonudur. Bu nedenle yayılmamış lezyonların PAP smear tarama programları ile erken dönemde yakalanması son derece önemlidir.
Serviks kanseri HPV enfeksiyonlarının bir komplikasyonudur ve onkojenik HPV tiplerinin neden olduğu enfeksiyon kronikleşir ise olguların %1’inde gelişir. Yapılan moleküler analizlerde serviks kanseri olgularının neredeyse tümünde ( % 99.7 ) HPV DNA’sı izole edilmiştir. Serviks kanseri olgularının %99’undan fazlasında, servikal intraepitelyal neoplazi (CIN) olgularının %94’ünden fazlasında ve diğer anogenital kanserlerin yaklaşık %50’sinde onkojenik HPV DNA’sı saptanmıştır.
Yüksek riskli (High Risk HR) HPV olarak bilinen 16-18 gibi tipleri rahim ağzı, penis, vulva, vajina, anüs, ağız, orafarinks ve diğer mukozal bölge hücre genomuna entegre olarak, bu bölgelerde kansere neden olmaktadır. HR-HPV özellikle serviksin transformasyon zonundaki hücrelerde değişiklik yaparak displazi olarak isimlendirilen, serviks kanseri öncüsü değişimlere sebep olmaktadır. Persistan HR HPV infeksiyonu olan hastalarda uygun kofaktörler varsa prekanseröz lezyonların ileri formları gelişir. Erken tanınmadığı ve tedavi edilmediği takdirde ortalama 10-15 yıl sonra serviks kanserine dönüşür.
Düşük riskli HPV
Düşük riskli HPV tipleri: 6-11-40-42-43-44-54-61-70-72-74-81-83 ve 84’tür.
HPV 6 ve 11 gibi “düşük riskli” enfeksiyonlar; çocuklarda genellikle kendiliğinden gerileyen, yetişkinlerde ise daha inatçı olabilen ağrılı veya ağrısız siğiller, genital ve anal mukozalarda; karnıbahar görünümünde tek veya çok sayıda ağrısız lezyonlarla karakterizedir. Esas olarak siğil, epitelyal kistler, hiperkeratoz, anogenital, orolarengeal ve farengeal papillomlar gibi selim proliferasyonlara neden olurlar.
HPV enfeksiyonlarının klinik belirtileri virusun tipine ( HPV 16 ve HPV 18, invaziv serviks karsinomu) , lezyonun lokalizasyonuna (respiratuvar papillomatozis vb.) , bireyin immünolojik durumuna (gebelik veya immun yetmezlik) ve epitelin doğasına (serviksin transformasyon bölgesindeki metaplazik skuamöz epitel, HPV veya diğer kofaktörlerin onkojenik etkilerine daha yatkındır ) bağlıdır.
Bulaşma
HPV’nin bilinen tek konağı insandır. HPV enfeksiyonu en sık cinsel yolla bulaştığı ve bulaşıcılığı çok yüksek olduğu için cinsel aktif kişilerin genel önlemleri alması gereklidir. Kondom kullanımının bulaşıcılığı önlemede yeterli olmadığı bilinmelidir. Epidermal hücrelerde çoğalan virüs, bu hücreler döküldüğünde etrafa yayılarak cinsel ilişki sırasında veya enfekte materyalin direkt ve indirekt teması (eller, ortak kullanılan eşyalar vb.) ile bulaşabilir. HPV virüsü taşıyan bir kişinin kullandığı tuvaleti kullanmak, tuvalet kullanımı sonrası ellerini yıkamayan biriyle tokalaşmak, aynı eşyayı kullanmak ile de bulaş olabilir.
HPV Testinin Kullanımı
HPV testinin başlıca üç kullanım alanı vardır;
1) Servikal kanser taramasında 30 yaşın üstündeki kadınlarda Pap smear testi ile birlikte kullanımı
2) AS-CUS (önemi belirlenemeyen atipik skuamöz hücreler) tanısı alan kadınların yönlendirilmesinde
3) Kanser öncesi lezyonlar için tedavi edilen hastaların takibinde
HPV DNA testinin servikal kanser öncüsü lezyonları tespit etmede sensitivitesi (% 84–100 ) Pap smearden daha yüksektir. Fakat spesifitesi % 64- 95 olup daha düşüktür. Pap testinin yüksek grade lezyonların tespiti için sensitivitesi % 50-60 arasında olmasına rağmen spesifitesi % 90’ın üzerindedir.
Tarama Aralıkları
21 yaş altına tarama önerilmezken, 21-29 yaş arasında ise sitolojik taramanın 3 yılda bir yapılması önerilmektedir.
30-64 yaş arasında ise sitolojik tarama ve HPV DNA testinin birlikte yapılması (ko-test, bu testin 5 yılda bir yapılması) önerilmektedir.
Normal Pap smear ve negatif HPV DNA testinin doğruluk değeri % 99-100’dür. Bu kadınlarda tarama aralığı üç yıla çıkarılabilir.
ASCUS pozitif vakalarda üç seçenek vardır; 4-6 ay sonra Pap testi tekrarı, hemen kolposkopi veya HPV DNA testi. ASCUS raporu olan vakaların % 80’i normal servikal sitolojiye sahiptir, % 5-17’sinde HSIL mevcuttur.
Servikal sitoloji normal ama HR HPV DNA pozitif ise, 6-12 ay sonra her iki test de tekrarlanır. Tekrar yapılan test sonucu persistan HR-HPV infeksiyonu pozitif ise ya da sitolojik test pozitif ise kolposkopi yapılır.
ASCUS pozitif iken HR-HPV negatif ise 6-12 ay sonra test tekrarlanır,
ASCUS pozitif iken HR HPV testi pozitif sonuç alınırsa kolposkopi önerilir. HR-HPV test sonucunun pozitifliği HSIL varlığı ile son derece korele olup sensitivite % 95’tir.
Kalıcı Yüksek Riskli HPV infeksiyonu olan kadınların en az % 50’sinde HSIL gelişir. Yüksek Riskli HPV testinin 30 yaş üstü kadınlara yapılması ile risk altındakiler erken tanınır.
Kanser öncesi lezyonlar için tedavi edilen hastaların takibinde de HPV testi kullanılabilir. Rezidüel ya da rekürren prekanseröz lezyonların gelişme sıklığı % 5-18 arasında değişir. Tedavi yapılan hastaların takibinde 6-12, ay sonra sitoloji yanısıra HPV DNA testinin yapılması önerilmektedir.
Tedavi ve Korunma
HPV infeksiyonlarının kadınlardaki tedavisinde Dünya Sağlık Örgütü genel olarak lezyonları iki başlık altında toplamaktadır;
1) Servikste kanser öncüsü olduğu düşünülen lezyonlar
2) Serviks dışı genital siğiller
Serviksin kanser öncüsü lezyonlarında amaç mümkün olduğunca tüm transformasyon zonunun ortadan kaldırılması (LEEP veya konisazyon) ve hastanın genelde 6 ayda bir smear ve diğer yöntemlerle kontrol edilmesidir. Başlıca tedavi yöntemleri kriyoterapi, lazer, elektrokoter ve cerrahidir. Erkeklerdeki HPV infeksiyonlarının tedavisi kadındaki eksternal genital organlarının tedavisi gibidir. Her iki cinste de tekrarlayan olgularda lokal 5-FU uygulanabilir. İnterferonun sistemik ve/veya lezyon içine uygulanması da yaralıdır. Ancak pahalı oluşu nedeniyle interferon önerilmemektedir. Serviks dışı genital HPV infeksiyonu tedavisindeki amaç ise enfeksiyonun başka bireylere geçişini önlemek ve kişiyi psikolojik olarak rahatlatmaktır.
Cinsel yolla bulaşan bir enfeksiyon olduğundan cinsel hayatı aktif olan insanların genel önlemleri alması, HPV infeksiyonundan korunmada çok önemli bir yoldur. Ancak bulaştırıcılığı çok yüksek olduğundan bazı durumlarda kondom kullanımı bile yetersiz kalmaktadır. Bu sebeple riskli kişilerle cinsel temastan kaçınılması ve kadınların rutin jinekoloji muayenelerini aksatmamaları önerilmektedir.
The post Siğil Virüsü (HPV) appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Serviks kanseri öncüsü lezyonları ve HPV virüsü appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Serviks kanseri tüm kanserler içinde etiyolojisi en iyi açıklanmış kanserdir. Bu kanser türü dünyada kadın kanserleri arasında üçüncü sırada yeralır. HPV-serviks kanseri arasındaki ilişki, akciğer kanseri -sigara arasındaki ilişkiden daha güçlüdür. Bu nedenle serviks kanseri tanısının erken konulup tedavi etmenin tek yolu smear ve HPV testidir.Serviks kanserinin ilk başlangıç evrelerinde genellikle hiçbir belirti yoktur. Hastalık ilerledikten sonra bulgular yavaş yavaş ortaya çıkar.
Serviks kanseri etiyolojisinin tarihine kısaca bakacak olursak; erken yaşta cinsel ilişkiye başlamak, sık cinsel ilişki, fazla sayıda doğum yapmak, vajinal infeksiyonlar, herpes virüs tip 2 ve son olarak ta insan siğil virüsü (HPV)’nin etiyolojik faktör olarak suçlandığını görürüz. 1980’li yılların başında Alman viroloji uzmanı Harold zur Hausen, servikal intraepitelyal neoplazilerde (CİN) ve serviks kanserinde HPV’nin doğrudan ilişkili olduğunu göstermiştir. Suçlanan diğer faktörler, genç kadınlarda HPV bulaşmasını arttırıcı faktörler olarak kabul edilmektedir.
1980’li yıllardan bu yana otuz yıldır yapılan nükleer ve genetik araştırmalarda HPV’nin serviks kanserindeki rolü iyice berraklık kazanmıştır. 100’ü aşkın HPV DNA tipinden 15 tanesinin serviks kanseri için yüksek riskli olduğu ortaya konmuş ve tüm serviks kanserlerinin %70’den sorumlu olan 2 tanesine (tip 16 ve 18) karşı aşı geliştirilmiştir. HPV ve serviks kanseri ilişkisi diğer birçok kanser etiyolojisinin araştırılmasında da öncü rol oynamıştır.
Belirtiler
Serviks kanserini düşündürebilecek belirtiler arasında, anormal vajina kanamalar (cinsel ilişki sonrası kanama olması dahil), kanlı vajinal akıntı, kasıklarda ağrı, kilo kaybı ve kansızlık sayılabilir.
Serviks kanserinde en önemli risk etkeni HPV olmakla beraber tek başına yeterli değildir. HPV enfeksiyonunun toplumdaki yüksek insidansına rağmen düşük servikal kanser görülme oranı, serviks mukozasının malign transformasyonu için başka faktörlerin de gerekli olduğunun işaretidir. Serviks kanserinin HPV enfeksiyonu dışındaki risk faktörleri; sigara içmek, genç yaşta cinsel aktivitenin başlaması, birden çok cinsel partnerin varlığı, immun yetmezlik, çok sayıda doğum yapmak, uzun süreli doğum kontrol hapı kullanımı, HIV ve HSV gibi cinsel yolla bulaşan diğer enfeksiyonlar ile birliktelik, diyet ve düşük sosyoekonomik durum olarak sıralanabilir.
HPV enfeksiyonu
HPV insanda kansere yakalanma riskini arttıran ve dünyada en sık cinsel yolla bulaşan viral enfeksiyondur.
Seksüel olarak aktif kişilerin yaşam boyu HPV ile enfekte olma olasılığı % 50-60 olarak bildirilmiştir. Genç kadınlardaki HPV enfeksiyonlarının çoğu genellikle klinik belirti vermeden ilk yılda % 70, ikinci yılda ise % 90 oranında bağışıklık sistemi tarafından ortadan kaldırılır. HPV infeksiyonunun ortalama süresinin 8 ay olduğu bildirilmektedir. 8 aydan daha uzun süren HPV DNA pozitifliği kalıcı infeksiyonun göstergesidir. 30 yaş altı genç kadınlarda ( 18- 25 yaş ) HPV enfeksiyonu saptanma oranı 30 yaş üstündeki kadınlardan daha yüksektir. Virusun vücüttan atılabilme olasılığı, virusun tipi ile doğrudan ilişkilidir. Özellikle Tip 16 ve18 in vücuttan temizlenmesi daha uzun sürmektedir.
HPV’a karşı immun cevap geç oluşur. HPV virüsü özellikleri ve yerleşimi nedeniyle ve kanda dolaştığı bir faz olmadığından immun cevaptan kaçması mümkün olmaktadır. HPV’na karşı antikorlar HPV DNA tespitinden 8 -18 ay kadar uzun süre sonra ve düşük düzeyde gelişir. Ancak HPV ile enfekte olan kişilerin hepsinde tespit edilebilir düzeyde antikor cevabı oluşmaz. HPV lezyonlarının gerilemesinde hücresel bağışıklıkta rol oynar. Hücresel bağışıklığın baskıda olduğu HIV (AIDS) enfeksiyonu olan veya transplantasyon yapılan kişilerde HPV lezyonları daha yüksek oranlarda görülür.
Hastaların % 10’unda kalıcı enfeksiyon görülür ve bu olgularda rahim ağzı kanseri (servikal kanser) gelişmesi 10-15 yıllık bir süreci içerir. Yüksek riskli HPV (tip 16, 18) ile kalıcı infeksiyonu olanlar yüksek dereceli kanser öncesi lezyon ( HSIL ) ve servikal kanser gelişmesi bakımından büyük risk altındadır. HPV 16, sitolojik olarak hem normal kadınlarda hem de servikal kanser vakaları arasında en sık tip olmasına rağmen, servikal kanser HPV infeksiyonunun nadir bir komplikasyonudur. Bu nedenle yayılmamış lezyonların PAP smear tarama programları ile erken dönemde yakalanması son derece önemlidir.
Serviks kanseri HPV enfeksiyonlarının bir komplikasyonudur ve onkojenik HPV tiplerinin neden olduğu enfeksiyon kronikleşir ise olguların %1’inde gelişir. Yapılan moleküler analizlerde serviks kanseri olgularının neredeyse tümünde ( % 99.7 ) HPV DNA’sı izole edilmiştir. Serviks kanseri olgularının %99’undan fazlasında, servikal intraepitelyal neoplazi (CIN) olgularının %94’ünden fazlasında ve diğer anogenital kanserlerin yaklaşık %50’sinde onkojenik HPV DNA’sı saptanmıştır.
HPV 6 ve 11 gibi “düşük riskli” enfeksiyonlar; çocuklarda genellikle kendiliğinden gerileyen, yetişkinlerde ise daha inatçı olabilen ağrılı veya ağrısız siğiller, genital ve anal mukozalarda; karnıbahar görünümünde tek veya çok sayıda ağrısız lezyonlarla karakterizedir. Esas olarak siğil, epitelyal kistler, hiperkeratoz, anogenital, orolarengeal ve farengeal papillomlar gibi selim proliferasyonlara neden olurlar.
Yüksek riskli (High Risk HR) HPV olarak bilinen 16-18 gibi tipleri rahim ağzı, penis, vulva, vajina, anüs, ağız, orafarinks ve diğer mukozal bölge hücre genomuna entegre olarak, bu bölgelerde kansere neden olmaktadır. HR-HPV özellikle serviksin transformasyon zonundaki hücrelerde değişiklik yaparak displazi olarak isimlendirilen, serviks kanseri öncüsü değişimlere sebep olmaktadır. Persistan HR HPV infeksiyonu olan hastalarda uygun kofaktörler varsa prekanseröz lezyonların ileri formları gelişir. Erken tanınmadığı ve tedavi edilmediği takdirde ortalama 10-15 yıl sonra serviks kanserine dönüşür.
HPV tipleri prekanseröz lezyon ve servikal kanserle ilişkilerine göre yüksek risk ve düşük risk HPV tipleri olarak sınıflandırılır.
Yüksek riskli HPV tipleri: 16-18-31-33-35-39-45-51-52-56-58-59-67-68 ve 70’tir.
Düşük riskli HPV tipleri: 6-11-40-42-43-44-54-61-70-72-74-81-83 ve 84’tür.
HPV enfeksiyonlarının klinik belirtileri virusun tipine (HPV 16 ve HPV 18, invaziv serviks karsinomu) , lezyonun lokalizasyonuna (respiratuvar papillomatozis vb.) , bireyin immünolojik durumuna (gebelik veya immun yetmezlik) ve epitelin doğasına (serviksin transformasyon bölgesindeki metaplazik skuamöz epitel, HPV veya diğer kofaktörlerin onkojenik etkilerine daha yatkındır ) bağlıdır.
Bulaşma
HPV’nin bilinen tek konağı insandır. HPV enfeksiyonu en sık cinsel yolla bulaştığı ve bulaşıcılığı çok yüksek olduğu için cinsel aktif kişilerin genel önlemleri alması gereklidir. Kondom kullanımının bulaşıcılığı önlemede yeterli olmadığı bilinmelidir. Epidermal hücrelerde çoğalan virüs, bu hücreler döküldüğünde etrafa yayılarak cinsel ilişki sırasında veya enfekte materyalin direkt ve indirekt teması (eller, ortak kullanılan eşyalar vb.) ile bulaşabilir. HPV virüsü taşıyan bir kişinin kullandığı tuvaleti kullanmak, tuvalet kullanımı sonrası ellerini yıkamayan biriyle tokalaşmak, aynı eşyayı kullanmak ile de bulaş olabilir.
Tanı
İntraepiteliyal servikal neoplazilerde (CIN) kanser öncesi dönemin uzun olması ve kanser öncesi lezyonların etkili bir şekilde tedavi edilebilir olması nedeniyle düzenli servikal sitolojik taramanın yapılması önerilmektedir. Tarama programları ile erken evre servikal değişiklikler, asemptomatik kanser öncesi lezyonlar saptanabilmekte ve etkili bir şekilde tedavi edilebilmektedir.
Serviks kanseri genellikle 25-35 yaşları arasında displazi olarak adlandırılan hafif formu ile başlar. Bu hücreler öncül kanser hücresi olarak değerlendirilir. Zamanla bu hücreler kanser hücrelerine dönüşerek karsinoma in situ olarak (CİS) adlandırılan rahim ağzının dış kısmında sınırları belli bir kanser oluşturur. Bu durum tedavi edilmediğinde rahim ağzının diğer katlarına ve diğer organlara yayılır. Erken dönemde teşhis edilebilen vakaların % 95’inden fazlası iyileşebildiği için erken teşhis çok önemlidir.
Serviks kanserlerinde histolojik tip çoğunlukla skuamöz kanserdir. İnvaziv kanserlerin kanser öncüsü lezyonları servikal intraepitelyal neoplazi (CIN) olarak adlandırılır. Bunlar CIN I hafif displazi, CIN II orta displazi ve CIN III ağır displazi ve karsinoma in situ olarak üç kategoride incelenir ve serviksteki neoplastik sürecin hafiften şiddetliye doğru giden ve devamlılık arzeden bir yapıda olduğu kabul edilir. CIN III ise şiddetli displazi ve in situ karsinom olgularıyla ilişkilidir. Prekanseröz lezyonlar epiteldeki atipik değişikliklere göre düşük grade (low grade skuamöz intraepitelyal lezyon – LSIL) ve yüksek grade (high grade skuamöz intraepitelyal lezyon – HSIL ) olmak üzere gruplandırılır. CIN I LSIL’e, CIN II ve CIN III HSIL’e dahildir.
HPV enfeksiyonlarının çoğu klinik belirti vermez, latent ve subklinik enfeksiyonlar daha sıktır. HPV, hücre kültürü veya laboratuvar hayvanlarında üretilemez. Bu sebeple HPV’nin tanısı için sitoloji, HPV testi ve biopsi kullanılabilir.
Serviks kanserinde tarama, serviks bölgesinden alınan yaymanın veya biyopsi materyalinin incelenmesi esasına dayanır. Jinekolojik muayene sırasında rahim ağzındaki kanser öncüsü lezyonları belirlemek için rahim ağzından hücre sürüntüsü alınır. Bu hücreler patoloji laboratuarlarında incelenir. Maliyetinin daha uygun ve kolay ulaşılabilir olması nedeniyle günümüzde sitolojik tarama yöntemi olarak genellikle PAP smear kullanılmaktadır. Pap smear’de servikovaginal hücreler Papanicolau boyası ile boyanır ve viral enfeksiyonun varlığını da gösteren sitolojik değişiklikler saptanabilir. PAP smear testi sayesinde HPV infeksiyonunun tanısı mikroskobik olarak hücre içindeki koikilositozun gösterilmesi ile konur ve servikal kanserin erken tanısı henüz preinvaziv lezyon halinde iken yapılabilir.
Yıllık ve düzenli yapılan pap smear incelemesinin yaygınlaşması ile rahim ağzı kanserlerinin büyük bir kısmı erken ve tedavi edilebilir dönemde yakalanabilmektedir. Serviks kanseri için PAP smear tarama programını benimseyen toplumlarda prognoz önemli ölçüde iyileşmiş, serviks kanseri sıklığının azaldığı gösterilmiştir.
Amerika Birleşik Devletlerinde rahim ağzı kanserine yakalananların büyük çoğunluğu ya hiç ya da son 5 yıl içerisinde Pap Smear testi yaptırmamış kadınlardan oluşmaktadır. Pap smear ile kanser taramasında ortalama zaman aralığı halen tartışmalıdır. Amerikan Kadın Doğumcular Derneğinin’nin hali hazırdaki önerisi seksüel yönden aktif tüm kadınların ya da 18 yaşa ulaşan tüm kadınların yıllık Pap smear yaptırmaları ve pelvik muayene olmalarıdır. Daha önce Pap smear ile düzenli takip edilmiş ve negatif sonucu olan hastaların 65 yaşından sonra taramaya devam edilmesinin oldukça düşük bir yarar sağladığı sitolojik taramanın sonlandırılabileceği belirtilmektedir. Fakat CIN2,3 veya adenokarsinom öyküsü olanlarda histerektomi olmuş olsa bile taramaya 2 yılda bir veya daha sık devam edilmesi önerilmektedir. Pap smear testi bağışıklık sistemine ait bir bozukluğu olan, organ transplantasyonu yapılmış veya kemoterapi görmüş kadınlarda 6 ay ara ile tekrarlanmalıdır.
HPV Testinin Kullanımı
HPV testinin başlıca üç kullanım alanı vardır;
- Servikal kanser taramasında 30 yaşın üstündeki kadınlarda Pap smear testi ile birlikte kullanımı
- AS-CUS (önemi belirlenemeyen atipik skuamöz hücreler) tanısı alan kadınların yönlendirilmesinde
- Kanser öncesi lezyonlar için tedavi edilen hastaların takibinde
HPV DNA testinin servikal kanser öncüsü lezyonları tespit etmede sensitivitesi (% 84–100 ) Pap smearden daha yüksektir. Fakat spesifitesi % 64- 95 olup daha düşüktür. Pap testinin yüksek grade lezyonların tespiti için sensitivitesi % 50-60 arasında olmasına rağmen spesifitesi % 90’ın üzerindedir.
Tarama Aralıkları
- 21 yaş altına tarama önerilmezken, 21-29 yaş arasında ise sitolojik taramanın 3 yılda bir yapılması önerilmektedir.
- 30-64 yaş arasında ise sitolojik tarama ve HPV DNA testinin birlikte yapılması (ko-test, bu testin 5 yılda bir yapılması) önerilmektedir.
- Normal Pap smear ve negatif HPV DNA testinin doğruluk değeri % 99-100’dür. Bu kadınlarda tarama aralığı üç yıla çıkarılabilir.
- ASCUS pozitif vakalarda üç seçenek vardır; 4-6 ay sonra Pap testi tekrarı, hemen kolposkopi veya HPV DNA testi. ASCUS raporu olan vakaların % 80’i normal servikal sitolojiye sahiptir, % 5-17’sinde HSIL mevcuttur.
- Servikal sitoloji normal ama HR HPV DNA pozitif ise, 6-12 ay sonra her iki test de tekrarlanır. Tekrar yapılan test sonucu persistan HR-HPV infeksiyonu pozitif ise ya da sitolojik test pozitif ise kolposkopi yapılır.
- ASCUS pozitif iken HR-HPV negatif ise 6-12 ay sonra test tekrarlanır,
- ASCUS pozitif iken HR HPV testi pozitif sonuç alınırsa kolposkopi önerilir. HR-HPV test sonucunun pozitifliği HSIL varlığı ile son derece korele olup sensitivite % 95’tir.
Kalıcı Yüksek Riskli HPV infeksiyonu olan kadınların en az % 50’sinde HSIL gelişir. Yüksek Riskli HPV testinin 30 yaş üstü kadınlara yapılması ile risk altındakiler erken tanınır.
Kanser öncesi lezyonlar için tedavi edilen hastaların takibinde de HPV testi kullanılabilir. Rezidüel ya da rekürren prekanseröz lezyonların gelişme sıklığı % 5-18 arasında değişir. Tedavi yapılan hastaların takibinde 6-12, ay sonra sitoloji yanısıra HPV DNA testinin yapılması önerilmektedir.
Tedavi ve Korunma
HPV infeksiyonlarının kadınlardaki tedavisinde Dünya Sağlık Örgütü genel olarak lezyonları iki başlık altında toplamaktadır;
- Servikste kanser öncüsü olduğu düşünülen lezyonlar
- Serviks dışı genital siğiller
Serviksin kanser öncüsü lezyonlarında amaç mümkün olduğunca tüm transformasyon zonunun ortadan kaldırılması (LEEP veya konisazyon) ve hastanın genelde 6 ayda bir smear ve diğer yöntemlerle kontrol edilmesidir. Başlıca tedavi yöntemleri kriyoterapi, lazer, elektrokoter ve cerrahidir. Erkeklerdeki HPV infeksiyonlarının tedavisi kadındaki eksternal genital organlarının tedavisi gibidir. Her iki cinste de tekrarlayan olgularda lokal 5-FU uygulanabilir. İnterferonun sistemik ve/veya lezyon içine uygulanması da yaralıdır. Ancak pahalı oluşu nedeniyle interferon önerilmemektedir. Serviks dışı genital HPV infeksiyonu tedavisindeki amaç ise enfeksiyonun başka bireylere geçişini önlemek ve kişiyi psikolojik olarak rahatlatmaktır.
Cinsel yolla bulaşan bir enfeksiyon olduğundan cinsel hayatı aktif olan insanların genel önlemleri alması, HPV infeksiyonundan korunmada çok önemli bir yoldur. Ancak bulaştırıcılığı çok yüksek olduğundan bazı durumlarda kondom kullanımı bile yetersiz kalmaktadır. Bu sebeple riskli kişilerle cinsel temastan kaçınılması ve kadınların rutin jinekoloji muayenelerini aksatmamaları önerilmektedir.
https://izmirkarsiyakakadindogummerkezi.com/serviks-kanseri-oncusu-lezyonlari-hpv-virusu/
The post Serviks kanseri öncüsü lezyonları ve HPV virüsü appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Serviks Kanseri Belirtileri appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Serviks kanserinin erken evrelerinde tipik olarak belirti yoktur. En erken bulgu muhtemelen rutin jinekolojik muayene esnasında saptanan anormal Pap smear sonucu olacaktır. Serviks kanseri oldukça yavaş gelişir, böylece belirtisiz dönem yıllar sürebilir. Pap smearda anormal hücrelerin tespit edildiği evre yüzde yüz tedavi edilebilir evredir.
Serviks kanserini geliştirme riskini azaltmada en etkin yol düzenli taramadır. Taramayla birlikte yeni aşılar bu riski daha fazla azaltacaktır. Serviks kanseri kalıtsal değildir. Bilim adamları ana nedenin Human Papilloma Virus (HPV) olduğunu kanıtlamıştır. Her kadın risk altındadır. Kadınların yaklaşık % 80’i yaşamlarının bir anında serviks kanserine neden olabilen bir virüsle enfekte olacaktır.
Serviks kanserine evrimleşebilen bir virüsle enfekte olmanın yaşı yoktur. Kırk beş yaş altı kadınlarda en sık görülen kanser türü serviks kanseridir. Sağlıklı yaşam tarzı enfeksiyonlarla savaşmanıza yardımcı olabilmesine rağmen, virüse yakalanmanızı engellemeyecektir. Aşılanmayla birlikte düzenli Pap-smear testi taraması en iyi korunma yoludur.
Risk altında olmanız için yalnızca bir partneriniz olması bile yeterli. Birden fazla partnere sahip olmanız gerekmiyor. Kondomlar enfeksiyon riskini azaltabilmesine rağmen virüs genital derilerin teması yoluyla da yayılabilmektedir.
İlerlemiş serviks kanserleri genel olarak en sık düzenli Pap smear testi yaptırmayan ya da anormal Pap smear sonucu alıp takiplere devam etmemiş kadınlarda görülür.
Serviks kanserinde belirtiler
- Adet arası kanama, cinsel ilişki sonrası kanama ya da menopoz sonrası kanama gibi anormal vajinal kanama. Bununla birlikte anormal vajinal kanamaya başka durumlar da yol açabilir.
- Cinsel temas sonrası kanlı akıntı
- Sulu, pembe, soluk ve devamlı olan vajinal akıntı
- Normalden daha fazla kanama olan ve daha uzun süren adet dönemleri
- Mesane, barsaklar, akciğerler ya da karaciğere yayılmış çok ileri düzeydeki serviks kanseri vakaları aşağıdaki belirtileri gösterecektir:
- Sırt ağrısı
- Kemik ağrısı ve kırıklar
- Yorgunluk, bitkinlik
- Vajinadan idrar ve dışkı kaçağı
- Bacak ağrısı
- İştah kaybı
- Pelvik ağrı
- Şişmiş ayaklar
- Kilo kaybı
Bu doküman hastalar için serviks kanseri ile ilgili güncel bilimsel veri ve uzman görüşlerini özetleyen yardımcı bir kaynak olarak tasarlanmıştır. Tedavi seçenekleri, bütün dünyada bölgesel kaynaklar ve bireysel ihtiyaç ve riskler göz önünde bulundurularak şekillenir.
The post Serviks Kanseri Belirtileri appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Serviks Kanseri appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Serviks kanseri dünyada kadınlar arasında kanser ilişkili ölümlerin en sık nedenlerinden biridir. Her yıl 493.000 yeni rahim ağzı kanseri tanısı konurken, 274.000 kişi rahim ağzı kanserinden ölüyor. Oysa, rahim ağzı kanseri tedavi edilebilir. Erken evrelerde bulunur ve tedavi edilirse sonuçları mükemmel olacaktır.
Dünya ölçeğinde 45 yaş altı kadınlarda en sık görülen 2. kanser türü, meme ve akciğer kanserinden sonra kanserden ölümlerin önde gelen 3. nedenidir. Dünya çapında 2 dakikada bir, bir kadın serviks kanserinden ölmektedir.
Serviks kanseri Türkiye’de en sık görülen 8. kanser türüdür. T.C. Sağlık Bakanlığı Kanser Dairesi verilerine göre 2008 yılında serviks kanserinin görülme sıklığı yüz binde 4.1’dir. Yine Globacan (WHO) verilerine göre 2008 yılında Türkiye’de 1443 kadının serviks kanseri teşhisi aldığı ve 556 kadının serviks kanserinden öldüğü tahmin edilmektedir.
Tarama programları, serviks kanserinin azalmasında önemli bir etkiye sahip olmasına rağmen hala kadınlarda serviks kanseri nedeniyle ölümler oluyor. Rahim ağzı kanseri ölümlerinin %80’i, düzenli tarama programı uygulanmayan ülkelerde görülmektedir.
Önleme
Erken dönemde yakalanmış serviks kanserli kadınların tanı konduktan sonraki 5 yıllık sağ kalımları %92 gibi yüksek düzeylerdedir. Serviks kanseri sonuçlarındaki gelişmenin ana sebebi kanser öncesi hücrelerin erken teşhisini sağlayan Pap smear testidir. Serviks kanseri, yaklaşık %20 oranda 65 yaş üzeri kadınlarda teşhis edilmesine rağmen kadınları daha çok 30’lu 40’lı ve 50’li yaşlarda etkileyecektir.
Rahim ağzı kanserinin taraması için temel yöntemler kolposkopi ve smear testleridir. Kolposkopi, rahim ağzının mikroskop ile incelenmesi ve hücrelerin kontrolsüzce çoğalma eğiliminde olduğunun saptanmasıdır. Smear testi ise rahim ağzına sürtülen bir fırça ile düşen hücrelerin incelenmesi ve kanser hücresi aranmasına yönelik bir işlemdir. Ülkemizde kanser taraması için sürüntü testi yeterince yapılmakla birlikte kolposkopi hakettiği yeri bulamamıştır.
Smear (sürüntü) testi sonucunda virüs bulaşmış olan hücreler tipik özellikler gösterir. Bu hücrelere koilositler denir. Sürüntü testinde koilositoz görülmesi HPV bulaşmasını gösterir. Hücrelerin bozulması ile atipik görünümlü hücreler oluşur. Bu, sürüntü raporunda ASC olarak adlandırılır. Bazen bu atipik görüntünün nedeni HPV enfeksiyonu olmayabilir. Bunlara ASC-US denir. Çoğalan hücrelerin yapısal özellikler kanser hücrelerine uymaya başladıkça servikal intraepitelial neoplazi (CIN) denilen sonuçlar alınmaya başlanır. Bir sürüntüde CIN bulunması, gelecek 15 yıllık süreç içinde %10 oranında kanser görüleceğini gösterir.
Yapılan 100 sürüntü testinin ortalama 2’sinde düzenli olarak izlemeyi gerektiren sonuçlar alınır. Üretken çağdaki her kadının yılda bir kez kolposkopik muayene ve sürüntü testinden geçmesi, rahim ağzı kanserinden kaynaklanan sorunlar yaşamamasını sağlayacaktır.
The post Serviks Kanseri appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Siğil Virüsünün Bulaşması appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Cinsel yolla bulaşan bu hastalığın etkeni Human Papilloma Virus (HPV) adı verilen bir mikroptur.
Human Papilloma Virus (HPV) çok bulaşıcı olduğundan toplumda sık görülür. Toplumun ortalama %15’i bu virüsü taşımaktadır. Yaşamı boyunca bir kadının virüsü alma olasılığı %75’dir.
Bulaşma
Mikrop esas olarak cilt ve mukoza hücrelerini tercih eder. Deriden vücut sıvıları ile bulaşır. Her tür cilt teması ile bulaşabilir. Cinsel bölgedeki siğil virüsü de genellikle cinsel temas ile bulaşır. Ancak cinsel bölgeye bulaşan siğil virüsü tipleri, tırnak dipleri de dahil pek çok yerde saptanmıştır. Bu nedenle elle cinsel organa dokunulması, oral veya anal seks ile de bulaşması mümkündür. Anne vajinasında virüs bulunduğunda doğum sırasında bebeğin solunum yollarına bulaşabilmektedir. Bebeğin solunum yollarında siğillerin oluşmasına laringeal papüllomatozis denir. Havlu, iç çamaşırı, tuvalet gibi doğrudan temas eden ortamlarla virüsün bulaşabileceği düşünülür. Ancak kesin olarak bilinmemektedir.
Hiç cinsel ilişkide bulunmamış kadınlarda da siğil virüsünün bulunabildiği gösterilmiştir. Amerika’da 148 tane bakire üniversite öğrencisi kızın iki yıl süren tetkiklerinde %7,9 oranında siğil virüsü ile enfekte oldukları saptanmıştır. Bu kişilerde cinsel ilişki dışında genital temasların virüs bulaşmasına neden olduğu düşünülür.
HPV taşıyan bir kişi ile cinsel ilişkiden sonra virüsün bulaşma olasılığı %40 civarındadır. Özellikle siğilleri olan bir partner ile tek cinsel birliktelikten sonra virüs bulaşma olasılığı hemen hemen %100’dür. Siğillerin bulunmadığı, ancak virüsü taşıyan birinde ise bulaşma olasılığı tek cinsel ilişkide %5 civarındadır. Anal ilişki ile virüsün bulaşma riski daha yüksektir.
Karşılaştıracak olursak, taşıyıcı bir kişi ile tek ilişkiden sonra klamiya bulaşma riski %20, belsoğukluğu bulaşma riski %50, frengi bulaşma riski %60 ve yumuşak ağrılı ülser hastalığı bulaşma riski %80’dir.
Erken yaşlarda virüs alma riski daha fazladır. Enfeksiyonların çoğu cinsel yaşamın ilk 3 yılı içinde bulaşmaktadır. Virüs bulaşmasının en sık olduğu yaşlar 20-24 arası olarak saptanmıştır. Bunun nedeni, erken yaşlarda vajina cildinin daha hassas olmasıdır.
Virüsün bulaşması ile siğillerin çıkması arasındaki süre, 3 hafta ile 8 ay arasında değişir. Genellikle 2-3 ay içinde siğiller ortaya çıkar.
The post Siğil Virüsünün Bulaşması appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Serviks Kanseri Tarama Sıklığı appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Bu yazıdaki tarama sıklığı önerileri yalnızca geçmişte tüm testleri normal, bir belirtisi olmayan, sağlıklı kişiler için geçerlidir. Bağışıklık sistemi zayıf, anormal smear sonuçları veya belirtileri olan kişilerde, farklı tarama yönergeleri uygulanır.
21 Yaş Öncesi
21 Yaş Öncesi; Tarama gerekli değildir.
Rahim ağzı kanseri taramasına başlamak için tam yaş ve tercih edilen yöntem tam olarak net değildir ve uzman gruplarının önerileri farklıdır. Amaç, taramanın faydalarının risklerinden daha ağır basacağı bir noktada taramaya başlamaktır.
Rahim ağzı kanseri gençlerde çok nadirdir. Sağlıklı kişilerde cinsel aktiviteden bağımsız olarak 21 yaşından önce tarama önerilmez. Bu yaş grubundaki kadınlarda papilloma virüsü (HPV) enfeksiyonu çoğunlukla geçicidir. Kansere yol açmadan temizlenir. Bu nedenle yanlış pozitif sonuç alma riski yüksektir. Yanlış pozitif sonuçlar, gelecekteki gebeliklerde sorunlara neden olabilecek gereksiz işlemlere yol açabilir.
21-29 Yaş Arası
Rahim ağzı olan herkes, cinsiyet kimliği veya cinsel yönelimine bakılmaksızın taranmalıdır. Şu anda cinsel olarak aktif olmasanız veya hiç ilişki yaşamamış bile olsanız taranmalısınız. HPV, cinsel ilişki olmadan bile temas yoluyla yayılabilir.
HPV aşısı yaptırmış olsanız bile, yine de rahim ağzı kanseri taramasından geçmelisiniz.
21-29 Yaş Arası; 3 yılda bir Pap-Smear test yapılmalıdır.
25 yaşından sonra 5 yıllığına HPV-Test yapılabilir.
30 yaşından genç kadınlarda HPV-Testin neden gerekli değildir?
Genç yaşlarda HPV enfeksiyonu çok yaygın olmakla birlikte bu olguların çoğunda HPV vücuttan temizlenir. Yani daha önce HPV-Test pozitif bulunmuş bir genç kadının, herhangi bir tedavi yapılmamasına karşın ilerleyen yıllarda HPV-Test negatif olacaktır. Böylece kendiliğinden gerileyecek kişilerde lüzumsuz tetkik ve tedavi önlenmiş olacaktır.
Neden her yıl değil?
Yılda bir yapılan Pap-Smear, üç yılda bir bakılana göre çok az bir farkla daha fazla servikal displazi tanısı koyabilir. Ancak yılda bir Pap-Smear olan kadınlarda ileride kansere dönüşmeyen sorunlar için sıkı takibe alınma oranı daha yüksektir. En doğrusu yılda bir kontrol muayenesi olarak doktorun gerekli gördüğü sıklıkta Pap-Smear yaptırmak olacaktır.
30-65 Yaş Arası
30-65 Yaş Arası; Üç seçenekten biri tercih edilir:
- 5 yılda bir Co-test (HPV ve Smear birlikte bakılması)
- 3 yılda bir Pap-Smear
- 5 yılda bir HPV-Test
30-65 yaş arası kadınlarda HPV-Test ile birlikte yapılan Pap-Smear; HPV-Test sonucu negatif bile olsa servikal displazi çıkan olguların erken tanısını sağlar. Hem Pap-Smear, hem de HPV-Test normal bulunan olgularda takip eden 4-6 yıl içinde orta veya şiddetli servikal displazi saptanma olasılığı çok azdır.
65 Yaş Üzeri
Aşağıdaki durumlarda 65 yaşından sonra rahim ağzı kanseri taraması yaptırmaya devam etmeniz gerekebilir:
- Daha önce anormal Pap testi, anormal HPV testi veya kanser veya serviks, vajina, vulva veya anüsün kanser öncesi hücreleri için tedavi gördüyseniz.
- HIV enfeksiyonu veya bağışıklık sistemini baskılayan başka bir rahatsızlığınız varsa.
- Dietilstilbestrol’e (DES) anne karnındayken maruz kaldıysanız. DES, hamilelik komplikasyonlarını önlemek için 1981’den bazı ülkelerde verilen bir ilaçtır. Rahim içindeyken maruz kalan kadınlarda rahim ağzı kanseri de dahil olmak üzere bazı sağlık sorunları riski artar.
65 Yaş Üzeri; Son 10 yıl içinde ardışık olarak yapılan şu testlerde (testlerden sonuncusu en azından son 5 yıl içinde yapılmış olmalıdır.) sorun saptanmamışsa tarama bırakılabilir:
- 3 Pap-Smear
- 2 HPV-Test
HPV aşısı yapılmış olsanız da tarama yaptırmaya devam etmelisiniz.
Rahminiz rahim ağzı bırakılarak çıkarılmış ise taramalara devam etmelisiniz.
Rahim Ağzı Kanseri Taramasında İstisnai Durumlar
Rahim ağzı kanseri açısından yüksek risk olan şu durumlarda tarama yılda bir yapılmalıdır.
- HIV (AIDS Virüsü) pozitif olanlar
- Bağışıklık sistemi zayıf olanlar: Kemoterapi, kortizon tedavisi
- Önceden rahim ağzı kanseri bulunması
- Anne karnında DES’e maruz kalma durumunda
Rahimi alınmış olanlarda;
Histerektomi geçirdiyseniz (rahim ve bazen serviksin cerrahi olarak çıkarılması), aşağıdaki durumlar dışında rahim ağzı kanseri taramasına ihtiyacınız yoktur:
- Histerektomi yapılmış ama serviksi çıkarmamışsa (subtotal histerektomi). Rahim ağzınızın histerektomi sırasında çıkarılıp çıkarılmadığından emin değilseniz, bunu belirlemek için sizi muayene yapılabilir.
- Rahim ağzı kanseri veya kanser öncüsü (displazi) nedeniyle histerektomi yapıldı veya 65 yaşından sonra tarama gerektiren anormal bir Pap veya HPV testi geçmişiniz varsa. Rahmi, rahim ağzı kanseri, CIN II veya III nedeniyle alınanlarda cerrahi sonrası 20 yıl süre ile taramalara devam edilmelidir. 20 yılın sonunda; son 10 yıl içinde ardışık olarak yapılan 3 Pap-Smaer veya 2 HPV-Test (testlerden sonuncusu en azından son 5 yıl içinde yapılmış olmalıdır) sonucunda sorun saptanmamışsa tarama bırakılabilir.
- Annenizin hamileliği sırasında DES’ye maruz kaldınız.
Rahmi bu durumlar dışında nedenlerle alınmış olanlarda taramaya devam etmek gerekli değildir.
Gebelerde;
Gebelerde tarama ilk üç ayda yapılmalıdır. İlk üç ayda yapılan smear almanın düşük veya bebek ölümüne yol açmadığı kesindir. Ancak leke tarzı kanama olabilir.
Gebelikte salgılanan hormonlar neticesinde rahim ağzı kanserleri riskinde artış meydana gelir. Bu nedenle gebelere ilk aylarında smear testi uygulanarak böyle bir durumun varlığı araştırılır.
The post Serviks Kanseri Tarama Sıklığı appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Genital Siğil appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Cinsel yolla bulaşan hastalıklar, yüzyıllar boyunca insanlığın gündeminde olmuştur. Bu, zaman zaman toplumların cinsel yaşama bakış açılarını etkilemiş, zaman zaman da bazı bireylerin toplum dışına itilmesiyle sonuçlanmıştır. Günümüzde de genital siğiller ve yol açtığı rahim ağzı kanseri, cinsel yolla bulaşan hastalıkları toplum gündemine taşımıştır.
Genital siğil virüsü (HPV) ile ilgili bilgiler, antik Roma dönemine kadar uzanmaktadır. Antik Roma döneminde uzak doğuya giden askerler ülkelerine döndüklerinde penislerinde siğillere rastlanırdı. Her ne kadar HPV denince rahim ağzı kanseri akla gelse de cinsel organ siğillerinin sıklığı, topluma maliyeti ve kişide neden olduğu stres çok daha fazladır.
HPV enfeksiyonu bulaşmasından sonra ortalama %20’sinde hemen, %60’ında da 1 yıl içinde siğil meydana gelir. Virüs bulaşmış olan kişilerin %20’sinde hiç bir zaman siğil oluşmayabilir. Virüsün ilk belirtisi siğillerin oluşmasıdır. Siğil, tüm dış genital bölgede bulunabilmesine karşın en sık büyük ve küçük dudaklar arasındaki kısımda görülür. Siğillerin görünümü çok farklı olabilmekle birlikte genellikle üzeri sivri çıkıntılar tipindedir. Tek veya çok sayıda olabilir ve hızla çoğalabilir. Siğiller çoğunlukla kaşıntıya da neden olur. Kaşımak ve siğilleri koparmak daha kolay yayılmalarına neden olurken tırnak diplerine bulaşarak başka kimselere bulaşmaya da neden olabilir.
Genital siğil nedir?
Kadınlarda küçük ve büyük dudakların yanı sıra vajina, erkeklerde penis ve hem kadın hem erkeklerde anüs çevresinde görülebilen cilt rengi veya biraz daha pembe bazen kahverengi renkli küçük çıkıntılardır.
Genital siğil, HPV (insan siğil virüsü) denilen bir virüsün bulaşmasıyla ortaya çıkar. Bulaşma genellikle cinsel temas sırasında olur.
HPV ne kadar tehlikelidir?
Genital siğil oluşumuna neden olan HPV tipleri çoğunlukla çok tehlikeli değildir. Ancak bazı HPV tipleri rahim ağzı (serviks), kadın dış cinsel organ cildi (vulva) penis ve anüs kanserine neden olabilir.
Genital siğil acı veya kaşıntı yapar mı?
Genital siğil çoğunlukla acı veya kaşıntı yapmaz. Siğili olan pek çok kişi siğilin dışında bir şikayet hissetmez. Ancak bazı kişilerde siğil, kaşıntı, yanma ve hassasiyet yapabilir.
Genital siğiller için yapılan bir test var mıdır?
Doktorunuz siğile baktığında bunun gerçek bir HPV enfeksiyonu olduğu tanısını koyar. Bu durumda biyopsi ile doğrulamaya gerek yoktur. Çok nadiren tanı kesinleştirilemezse biyopsi gerekli olur. Tedaviye başlamadan önce iyi bir değerlendirme yapılır. Bu değerlendirme ile çevre dokularda küçük de olsa başka siğil bulunmadığı netleştirilir. Siğil oluşumunu tetikleyen ve iyileşmesini zorlaştıran bir etken olup olmadığı kontrol edilir. Stres, şeker hastalığı, bağışıklık sistemini baskılayan hastalıklar, menopozdaki hastaların aldıkları hormonlar, vajinadaki başka enfeksiyonlar siğil iyileşmesini zorlaştıran faktörlerdir.
Genital siğil nasıl tedavi edilir?
Genital siğillerin %25-65’i 3 ay içinde kendiliğinden gerileyerek yok olabilir. Ancak siğil büyük veya sayısı çok ya da giderek çoğalıyorsa kendiliğinden yok olma olasılığı daha azdır.
Siğilleri yok etmek için birkaç yöntem kullanılabilir. Bu yöntemler siğilleri yok eder ve bağışıklık sisteminiz geri kalanları kendisi ortadan kaldırır.
Genital siğil tedavisinde hangi solüsyonlar kullanılır?
- Podofilin. Kuzey Amerika’da bulunan Podophyllum peltatum veya Uzak Doğu’da bulunan Podophyllum emodi bitkilerinin kökünden elde edilir. Günde 2 defa 3 gün kullanılıp 4 gün ara verilir. Tedavide çok etkili değildir. Podofilin ile tedavi edilen siğillerin %60’ı tekrar çıkar. Podofilin dokuda kızarıklıktan çok zor iyileşen büyük ülserlere kadar değişen sorunlara neden olabilir. Ülserler, kötü iz bırakarak iyileşebilir. Vücuda emilir. Bu nedenle büyük siğillerde kullanılmaz. Gebelerde kullanımı kesinlikle yasaktır. Vücuda yayılımı, doza bağlı olarak ölüme bile neden olabilir. Ülkemizde de bu nedenlerle kullanılmamakta ve bulunmamaktadır.
- 5 Fluoro Urasil. Piyasada krem ve solüsyonları bulunmaktadır. Günde 2 defa, 3-6 hafta uygulanır. Florourasil, dokuda kızarıklıktan çok zor iyileşen büyük ülserlere kadar değişen sorunlara neden olabilir. Ülserler, kötü iz bırakarak iyileşebilir. Doktor önerisi ve kontrolü dışında kullanılmaz.
- Triklorasetik asid (TCA). Siğiller üzerine uygulama sonrası 10-15 dakika yanma hissine neden olur. Bazen dokuda kızarıklıktan çok zor iyileşen büyük ülserlere kadar değişen sorunlara neden olabilir. Ülserler, kötü iz bırakarak iyileşebilir. Doktor önerisi ve kontrolü dışında kullanılmaz.
- İnterferon. Lezyon içine enjeksiyon şeklinde uygulanır. Etkinliği diğer yöntemlere göre daha yüksek olmadığı halde çok pahalı bir tedavidir.
- İmiquimod. 16 hafta süreyle haftada 3 kez uygulanır. Uygulamadan 6-10 saat sonra su ve sabun ile yıkanır. Bazen dokuda kızarıklıktan çok zor iyileşen büyük ülserlere kadar değişen sorunlara neden olabilir. Ülserler, kötü iz bırakarak iyileşebilir.
Bu losyonlar, birkaç hafta süre ile haftada 2 defa uygulanır. Losyonların doktor tarafından uygulanması gerekir.
Siğilleri ortadan kaldırmak için kullanılan ilaç dışı yöntemler nelerdir?
İlaç ile tedavi olmayan, siğili çok büyük veya birden çok olanlarda ilaç yerini siğilin ortadan kaldırılmasını sağlayan başka yöntemler alır.
- Kriyoterapi (Dondurma). Siğilleri dondurmak için basınçla sıvılaştırılmış gazlar kullanılır. Tedavi ortalama 3 seans uygulanır. %20-40 tekrarlama riski vardır.
- Koterizasyon (Yakma). Siğiller elektrik akımı ile yakılır. En etkili tedavi yöntemidir. Genellikle tek seansta çözüm sağlar.
- Siğiller kesilerek çıkarılır. Büyük lezyonlarda ve lezyonun patolojik tetkike gönderilmesi gereken durumlarda tercih edilen bir yöntemdir.
- Lazer cerrahi. Siğiller lazer ışını ile yakılır. Tekrarlama oranı çok yüksek olan bir tedavi şeklidir.
- Ultrason cerrahisi. Siğiller ses dalgaları ile yakılır.
Gebelikte siğil çıkarsa ne olacak?
Hamile iseniz genital siğillerinizi tedavi eden doktora mutlaka söylemelisiniz. Siğil tedavisi için kullanılan losyonların çoğu gebelikte uygulanmaz.
Tedavi sonrası neler olacak?
Siğil tedavisi tamamlandıktan sonra tekrarlama riski açısından tekrar muayene olmanız gerekecektir. Tekrarlamaların çoğu ilk birkaç ay içinde olur.
Tedavi sonrası siğiliniz tekrarlamasa bile HPV’nin vücudunuzu tamamen terk etmiş olmadığını bilmelisiniz. Bu, siğilin çok sonraları bile tekrar çıkabileceği anlamına gelir. Siğil tekrarlaması oluyorsa, başkalarına bulaştırma riski de var demektir.
Siğil tedavisi sonrasında yapılması gereken kontroller nelerdir?
Virüs siğillere neden olsun veya olmasın rahim ağzına da bulaşabilir. Tüm siğil virüslerinin rahim ağzına bulaşma potansiyeli olmakla birlikte yüksek riskli tipler olarak bilinen HPV’lerin rahim ağzına bulaşma olasılığı daha fazladır. Rahim ağzına bulaşmalar, rahim ağzı kanseri riskini başlatır.
Rahim ağzı kanseri, virüsler ile ilişkisi net olarak kanıtlanmış az kanser türünden biridir. Toplum genelinde yapılan bir araştırmada kadınların %20’sinin siğil virüsü DNA’sı taşıdıkları bulunmuş olmakla birlikte rahim ağzı kanseri olan kadınların tümünde virüs DNA’sı varlığı gösterilmiştir. Buradan yola çıkılarak şunlar söylenebilir. HPV bulaşması olmayan kişilerde rahim ağzı kanseri riski yok denecek kadar azdır. Virüs bulaşan kişilerin %10 gibi önemli bir kısmında rahim ağzı kanseri gelişir.
Siğil oluşumu önlenebilir mi?
HPV aşıları, siğil oluşma riskini çok azaltır. Aşılar, siğil oluşumuna neden olan virüs tiplerinin çoğuna karşı koruyucudur. Ancak aşı, virüsün bulaşmasından korur. Önceden bulaşmış olan virüsün siğil oluşturmasını önleyemez.
Siğil virüsü taşıyan biri ile cinsel ilişkiye girmeyerek de korunabilirsiniz. Ancak bu kolay değil. Çünkü virüs taşıyan pek çok kişi bunun farkında değil. Kondom kullanmak, enfeksiyon bulaşma riskini azaltabilir. Ancak tam bir korunma sağlamaz. Virüs, kondomun kaplamadığı cilt alanlarında da bulunabilir.
The post Genital Siğil appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>