The post Laparoskopi ve Jinekolojik Kanserler appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Minimal invaziv cerrahiler (MİC) ve laparoskopik histerektomi günümüzde artan sıklıkta ve daha geniş endikasyonlarla uygulanmaktadır. Önceleri benign jinekolojik nedenler endikasyonu oluştururken, günümüzde malign jinekolojik kanserlerde laparoskopi ile tedavi edilmeye başlanmıştır.
Rahim Kanseri
Laparoskopik histerektomi günümüzde artan sıklıkta ve daha geniş endikasyonlarla uygulanmaktadır. Önceleri benign jinekolojik nedenler endikasyonu oluştururken, günümüzde rahim kanserleri de laparoskopi ile tedavi edilmeye başlanmıştır. Cerrahi olarak tedavi edilecek rahim kanserlerinin %48’i abdominal, %15’i laparoskopik, %35’i de robotik histerektomi ile yapılmaktadır. Yıllar içerisinde erken evre rahim kanseri için laparoskopik yaklaşımın arttığı gözlenmektedir.
Litaratür ne diyor?
Yapılan bir çalışmada 2002-2011 yılları arasında rahim kanseri nedeniyle opere edilen hastaların %17’sinin laparoskopik histerektomi (LH) ile tedavi edildiği raporlanmış ve bu oranın 2002 yılında %6,5 iken 2012 yılında %30,2’ye yükseldiği belirtilmiştir.
Erken evre rahim kanserli hastalarda AH ve LH’nin karşılaştırıldığı ve 5 yıllık hastalıksız sağ kalımın belirlendiği bir çalışmada tekrarlama ve toplam sağ kalım oranlarının benzer olduğu bulunmuş ve LH’de laparotomiye oranla daha az ağrı ve hastanede kalış süresi saptanmıştır. İntraoperatif ve postoperatif uzun dönem komplikasyonlar açısından da bir fark saptanmamıştır. MİC’in (laparoskopik/robotik) açık histerektomi ile karşılaştırıldığı bir başka çalışmada ise, 9948 hasta geriye dönük olarak incelenmiş ve minimal invaziv cerrahi olgularında venöz tromboemboli insidansı açık histerektomiye oranla daha düşük bulunmuştur.
2012 yılında yayımlanan Cochrane derlemesinde erken evre rahim kanseri tedavisinde laparoskopi ve laparotomi karşılaştırılmış ve ölüm riski, rekürrens sıklığı açısından fark saptanmamıştır. Perioperatif ölüm, kan transfüzyonu ihtiyacı, mesane-üreter-barsak ve vasküler yaralanma açısından da iki grup arasında herhangi bir fark olmadığı rapor edilmiştir. Hastanede kalış süresi açısından bakıldığında birçok çalışma laparoskopi grubunda sürenin daha az olduğunu belirtmiştir.
Sonuç olarak erken evre rahim kanseri için MİC yaklaşımın güvenli, komplikasyon riski açısından açık cerrahi ile benzer sonuçları olduğu ve laparotomi ile eşdeğer toplam ve hastalıksız sağ kalım oranlarına sahip olduğu görülmektedir.Bu veriler neticesinde laparoskopi’nin getirdiği bilinen avantajlar erken evre rahim kanseri tedavisi için laparoskopi’yi ilk sıraya taşımaktadır.
Rahim Ağzı Kanseri
Erken evre rahim ağzı kanserli, fertilitesini tamamlamış hastalarda histerektomi (radikal) tedavinin temelini oluşturmaktadır. Radikal histerektomi (RH) abdominal ya da MİC (laparoskopik/robotik) yaklaşımla yapılabilmektedir.
Litaratür ne diyor?
2017 yılında yayımlanan, 23 çalışma ve 4205 hastayı içeren bir metaanalizde laparoskopik ve laparotomik RH karşılaştırılmış ve laparoskopik RH; daha az kan kaybı ve tranfüzyon ihtiyacı, daha hızlı barsak aktivitesine dönüş, daha az ileus gelişimi, daha kısa mesane kataterizasyonu ve daha kısa hastanede kalış süresi ile ilişkili olduğu belirtilmiştir. Bunun yanında aynı çalışmada laparoskopik RH yapılan hastalarda daha uzun operasyon süresi ve daha az lenf nodu çıkarıldığı rapor edilmiştir.
MİC (laparoskopik/robotik) ve abdominal RH’yi karşılaştıran başka bir çalışmada, MİC’in daha düşük morbiditeye sahip olduğu, toplam sağ kalım ve tekrarlama sıklığı açısından iki grup arasında farklılığın olmadığı gösterilmiştir. Laparoskopik ve laparatomik RH’nin karşılaştırıldığı çalışmaların büyük çoğunluğunda, laparoskopi ile opere edilen hastalarda kan kaybının daha az, intra-postopertaif komplikasyon oranlarının daha düşük, hastanede kalış süresinin daha kısa olduğu belirtilmiştir. 5 yıllık sağ kalım oranları açısından da her iki grupta anlamlı bir fark saptanmamıştır.
Sonuç olarak erken evre rahim ağzı kanserinin tedavisinde, sağ kalımı olumsuz yönde etkilemeyen ve morbiditesi daha düşük olan MİC’nin seçilmesi daha uygun bir yaklaşım olarak görülmektedir.
Yumurtalık Kanseri
Yumurtalık kanserinin standart tedavisi tanıyı doğrulamak adına doğru bir cerrahi evreleme ve maksimum sitoredüksiyonu takiben kemoterapi tedavisini içerir. Geleneksel olarak yumurtalık kanserinin cerrahi evrelemesinde, peritoneal yıkama ile birlikte eksploratif laparotomi, histerektomi, salpingo-ooforektomi, omentektomi, multipl peritoneal biopsiler ve pelvik/paraaortik lenfadenektomi uygulanır. Over kanserinde MİC yaklaşım rahim ve serviks kanserine göre daha sonraki yıllarda gelişmeye başlamıştır. Öncelikle erken evre olgularda laparoskopik yaklaşım uygulanmaya başlanmış, son yıllarda ileri evre hastalarda laparoskopik debulking, optimal sitoredüksiyon cerrahisi, primer tedavi sonrası laparoskopik ikinci bakış (second look) ve tekrarlayan hastalıklarda laparoskopik sitoredüksiyon cerrahileri de tanımlanır olmuştur.
Erken evre yumurtalık kanserli hastalarda laparoskopik ve laparotomik cerrahiyi karşılaştıran bir çalışmada operasyon süresi ve kan kaybı laparoskopi grubunda daha az bulunmuş, intaroperatif ve postoperatif komplikasyon oranları benzer olarak saptanmıştır. Yaklaşık 31 aylık takip sonrası tekrarlama oranı laparoskopi grubunda %8,3 iken laparotomi grubunda %3,8 olarak raporlanmıştır. Ortalama hastalıksız sağ kalım süreleri arasında anlamlı bir fark belirlenmemiştir.
Toplam 20 hastalık bir başka seride, laparoskopik ve laparotomik non-epitelyal ovaryan tümörlerin cerrahisinin karşılaştırılması yapılmış ve laparotomik olgularda tümör boyutu daha büyük saptanırken, hastanede kalış süresi, komplikasyon oranları, çıkarılan lenf nodu sayısı ve adjuvan tedaviler arasında fark saptanmamıştır. Minig ve ark.nın yakın dönemde yaptığı ve erken evre epitelyal over kanserli hastaların tedavisinde laparoskopik yaklaşımı değerlendirdiği çalışmalarında, laparotomi grubunda kan kaybının daha fazla olduğu, intraoperatif ve postopertaif komplikasyon oranlarının benzer olduğu rapor edilmiştir. Laparoskopi grubunda hastane kalış süresi daha kısa iken, lenf nodu sayısı, hastalıksız ve toplam sağ kalım oranları laparoskopi ve laparotomi gruplarnda benzer olarak bulunmuştur.
Bu çalışmalara benzer şekilde erken evre over kanserli hastalarda laparoskopik yaklaşımın azalmış kan kaybı, barsak fonksiyonlarında erken düzelme, kısa hastanede kalış süresi ile ilişkili olduğu ve sağ kalım oranlarının laparotomi ile benzer olduğu saptanmıştır. Bilindiği üzere milier tarzda yaygın metastazlarla seyredebilen yumurtalık kanserlerinde, vizualizasyonu zor bölgerlerdeki intraabdominal metastatik alanlar gözden kaçabilir. Laparoskopide teleskopun her bölgeye ulaşabilmesi ve görüntüyü büyütebilmesi gözden kaçacak metastazik alanların belirlenmesine yardımcı olabilir.
Sonuçta erken evre yumurtalık kanseri tedavisinde uygulayacağımız histerektominin de dahil olduğu evreleme cerrahisi için laparoskopik yaklaşımın uygulanabilir bir yöntem olduğu söylenebilir. İleri evre over kanseri tedavisinde MİC’nin uygulanabilirliği ile ilgili elimizde yeterli kanıt bulunmamaktadır. Over kanserinin MİC ile tedavisi sırasında oluşabilecek şu problemlere yanıt almak adına yeni, geniş serili çalışmalara ihtiyaç mevcuttur; yetersiz evreleme, CO2 pneumoperitoneumu ile tümör yayılımı, olası kist rüptürü ile evre artması, port yeri metastazı.
The post Laparoskopi ve Jinekolojik Kanserler appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Kimlere Laparoskopik Histerektomi Yapılır appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Laparoskopik histerektomi günümüzde artan sıklıkta ve daha geniş endikasyonlarla uygulanmaktadır. Önceleri benign jinekolojik nedenler endikasyonu oluştururken, günümüzde malign jinekolojik hastalıklar da laparoskopi ile tedavi edilmeye başlanmıştır.
Anormal Uterin Kanama
Uterin myomlardan sonra en sık histerektomi endikasyonu olan anormal uterin kanamalarda, özellikle medikal tedaviye dirençli ve fertilitesini tamamlamış hastalarda laparoskopik histerektomi uygulanmaktadır. Anormal uterin kanama nedeni ile histerektomi kararı verilen hastalarda öncelikle MİC yaklaşım (laparoskopik ya da vajinal) önerilmektedir. Özellikle büyük uterus, eşlik eden adneksiyal patoloji, batın içi yapışıklık ihtimali ve dar vajen varlığında ilk tercih laparoskopik yaklaşım olmalıdır. Anormal uterin kanama nedeni ile histerektomi planlanan, VH (vajinal) için uygun olmayan hastalarda LH (laparoskopik) ilk tercih edilecek yöntem olarak görülmektedir.
Endometriozis
Endometrioziste cerrahi tedavi; persistan adneksiyal kitle (endometrioma), diğer organlarda disfonksiyon (mesane ya da barsak), medikal tedavi başarısızlığı ve özellikle de kronik pelvik ağrı nedeniyle uygulanmaktadır. Endometriomanın cerrahi eksizyonu, operasyon süresi, rekürrens ve komplikasyon riski açısından laparotomi ile karşılaştırıldığında laparoskopik yaklaşımın endometriozis cerrahisinde üstün olduğu görülmektedir. Endometriozis için definitif tedavi sıklıkla fertilitesini tamamlamış ve ciddi pelvik ağrı şikâyeti olan olgularda uygulanmaktadır. Benign kanser olarak da tanımlanan endometrioziste çevre dokulara infiltrasyon arttıkça cerrahi sırasında yapılacak diseksiyon sırasında oluşabilecek komplikasyon riski de artmaktadır. Laparoskopik cerrahi sırasında kameranın diseke edilecek alanları büyütmesi sayesinde diseksiyon daha rahat yapılabilmektedir. Ancak operasyonu yapacak cerrahın laparoskopi konusunda tecrübeli olması ve pelvik anatomiye hâkim olması önem arz etmektedir. Pararektal, paravezikal alanların tanımlanması ve üreter trasesinin belirlenmesi sonrasında laparoskopik olarak derin infiltratif endometriozis cerrahisi rahatlıkla yapılabilmektedir.
Ancak unutulmaması gereken kavram, bu operasyonun laparoskopik endometriozis cerrahisi konusunda deneyimli cerrahlar tarafından yapılmasının gerekliliğidir.
Geçirilmiş Abdomino / Pelvik Cerrahi ve Adezyon Varlığı
Geçirilmiş cerrahi öyküsü ya da pelvik yapışıklık ihtimali olan hastalar da dahil olmak üzere histerektomi planlanan tüm hastalarda birincil yaklaşımın minimal invaziv cerrahi olması gerekliliği unutulmamalıdır. Ancak bu hastalarda vajinal histerektomi göreceli olarak kontrendike olabilmektedir. Bundan dolayı adezyonların açılması ve özellikle pelvisin, parametriyal alanların ve üreterlerin değerlendirilmesini teleskopik büyütme yardımı ile kolaylaştıran laparoskopik yaklaşımın bu hastalarda birincil tercih olmasının gerekliliği ACOG 2017 Haziran ayında yayınlanan klavuzda belirtilmiştir. Ancak geçirilmiş cerrahisi, özellikle de orta hat insizyonu olan hastalarda batın ön duvarında yaklaşık %20-25 oranında yapışıklıkların görülebileceği ve bunların da %28’inin barsak yapışıklıkları olabileceği unutulmamalıdır. Sonuçta batına laparoskopik ilk girişte bu yapışıklıkların olabileceği göz önünde bulundurulmalıdır. Preoperatif karın ön duvarının ultrasonografik değerlendirmesi bize bu konuda yardımcı olabilir. Diğer önemli bir kavram da bu hastalarda ilk girişte Palmer noktası gibi daha güvenli non-umblikus girişleri tercih edebileceğimizdir. Palmer noktasından girilerek yeterli pnömoperitoneum oluşturulduktan sonra 5 mm’lik kamera ile bu bölgeden batına girilebilir ve batın ön duvarındaki yapışıklıklar tanımlanabilir. Tanımlanan yapışıklıklar, Palmer noktasından girdiğimiz 5 mm’lik kamera gözetiminde güvenli olarak girdiğimiz diğer portların yardımı ile açılabilir. Bu tür hastalarda bir başka tercih edebileceğimiz batına giriş yöntemi ise açık giriş (Hasson) tekniğidir. Sonuçta yapışıklıkların açılması sonrasında laparoskopik histerektomi bu tür hastalarda güvenle uygulanabilmektedir.
Pelvik İnflamatuar Hastalık (PİD) ve Tubo-Ovarian Abse (TOA)
Fertilitesini tamamlamış, >45 yaş ya da postmenopozal, medikal tedaviye yanıt vermeyen PİD/TOA olgularında histerektomi + bilateral salpenjektomi ± ooforektomi uygun bir tedavi seçeneğidir. Bu olgularda, anatomi bütünü ile bozulabilmekte ve ciddi abdominopelvik yapışıklıklar oluşabilmektedir. Bundan dolayı açık ya da MİC yaklaşımdan bağımsız olarak bu olguların cerrahisi oldukça komplikedir. Bu hastalar, konu ile ilgili anatomik bilgisi yüksek, deneyimli cerrahlar tarafından opere edilmelidir. Laparoskopi adezyonların açılmasında kameranın yakınlaştırıcı ve büyütücü etkisi ile bizlere oldukça fayda sağlayacaktır. TOA ve PİD olgularına laparoskopik yaklaşımın hastanede daha kısa kalış süresi, daha az yara yeri enfeksiyonu ve daha az ateş ile birlikteliği gösterilmiştir. Sonuçta, özellikle abseyi çevreleyen nekrotik ve inflame dokularla, çevre dokular arasında oluşan ciddi yapışıklıklar nedeniyle cerrahinin komplike ve zor olabileceği göz önünde bulundurulmalıdır. Laparoskopi bu yapışıklıkların açılmasında bize yardımcı olabilecektir.
Ancak pelvik ve laparoskopik cerrahi tecrübesi yüksek cerrahlarca bu operasyonun yapılmasının uygun olacağı akılda tutulmalıdır.
Obezite
Obezitenin tüm histerektomi tiplerinde komplikasyon oranlarını arttırdığı bilinmektedir. Laparoskopik histerektomi yapılan hastaların beden kitle indeksi (BKİ)’ne göre karşılaştırıldığı çalışmalarda; operasyon süresi, kanama miktarı, laparotomiye dönüş oranında artış haricinde intraoperatif veya postoperatif major komplikasyon oranlarında belirgin bir artış saptanmamıştır. 2015 yılında obez hastalarda histerektomi tiplerinin komplikasyon oranları açısından karşılaştırıldığı bir meta-analizde LH ile karşılaştırıldığında AH’nin daha yüksek komplikasyon oranlarına ve daha uzun hastanede kalış süresine sahip olduğu raporlanmıştır. AH’ye kıyasla özellikle yara yeri enfeksiyonları ve dehisens açısından LH ve VH‘de daha düşük oranlar olduğu belirtilmiştir. 26 AH, VH ve LH’nin karşılaştırıldığı bir başka çalışmada; AH yapılan ve BKİ> 40 kg/m2 olan hastalarda yara yeri enfeksiyonu, yara yeri açılması ve sepsis riskinde 5 kat artış olduğu gözlenmiştir. Bu artış LH grubunda saptanmamıştır. Bohlin ve ark. 28,537 histerektomiyi incelendikleri çalışmalarında; AH yapılan, BKİ ≥ 30 kg/m2 olan hastalarda artmış kanama oranı , peroperatif komplikasyon, postoperatif komplikasyon, postoperatif enfeksiyon ve uzamış operasyon süresi saptamışlardır. Laparoskopik histerektomi de ise sadece operasyon süresinin uzadığı raporlanmıştır. Güncel gelişmeler ışığında LH’nin özellikle BKİ > 30 kg/m2 olan hastalarda öncelikle uygulanması gereken yöntem olduğu bildirilmektedir. Ancak bu hastalarda operasyon süresinin uzayabileceği ve açık cerrahiye geçme olasılığının artabileceği akılda tutulmalıdır.
Obez hastalarda histerektomi endikasyonu konulduğunda MİC yöntemlerin deneyimli cerrahlarca uygulanması doğru bir yaklaşım olacaktır.
Büyük Uterus
Büyük uterusun histerektomi sırasında cerraha zorluk oluşturabileceği bilinmektedir. Bu durumda en ideal cerrahi yaklaşımın ne olması gerektiği hususunda kesin bir öneri bulunmamaktadır. Genel olarak uterin fundusun umblikus seviyesinde olduğu durumlarda AH tercih edilmektedir. Büyük uterus tanımı kaynaktan kaynağa farklılıklar göstermektedir; bazı yayınlarda uterin ağırlığın >300 g, bazı yayınlarda >500 g olması olarak tanımlanmıştır. Laparoskopik supraservikal histerektomi olgularının değerlendirildiği bir çalışmada, uterusun >500 gr olması operasyon süresi ve kanama miktarındaki artış ile ilişkili bulunmuştur. Hastanede kalış süresi ve intraoperatif komplikasyon oranlarında ise anlamlı bir farklılık saptanmamıştır. Total LH olgularının değerlendirildiği başka bir çalışmada büyük uterus için sınır değer 300 gr alınmış ve olguların hemoglobin düşüşü, komplikasyon oranları ve hastanede kalış sürelerinde herhangi bir fark tespit edilmemiştir. Yazarlar, uterin fundusun umblikus 2 cm altına kadar uzandığı olgularda batına giriş için Lee-Huang noktasını önermişlerdir. Büyük uteruslarda histerektomi tiplerinin karşılaştırıldığı az sayıda çalışma mevcuttur. Bu çalışmalarda intra ve postoperatif komplikasyon oranlarının uterin ağırlıktan bağımsız olduğu, >1 kg ağırlıktaki uteruslar da bile LH’nin yapılabildiği, yıllar içinde açık cerrahi oranlarının büyük uterus olgularında da gittikçe azaldığı belirtilmiştir.
Sonuç olarak büyük uterus laparoskopik histerektomi için bir kontrendikasyon oluşturmamaktadır ve deneyimli cerrahlarca uygulanabilecek güvenli bir yöntemdir. Ancak büyük uterusu olan hastaların preoperatif değerlendirmeleri detaylı olarak yapılmalı, LH prosedürünün uygun bir şekilde devam edebilmesi için doğru port yeri giriş noktaları belirlenmelidir. Histerektomi sonrası uterusun doğal orifis olan vajenden çıkarılabilmesi için ek parçalayıcı işlemlere gereksinim duyulabileceği akılda tutulmalıdır. Bazı kanama riski yüksek olan büyük uterus olgularında (myoma uteri, adenomyozis vb.), uterin arterlerin hipogastrik arterden orijin aldığı bölgeden ligasyonu uygun bir yaklaşım olabilir.
Myoma Uteri
Leiomyomlar yaklaşık %25 kadını etkilemektedir. Semptomatik kadınlar medikal ya da cerrahi olarak tedavi edilebilirler. Fertilitesini tamamlamış, semptomatik myomu olan premenapozal ve menapozal hastalarda histerektomi ilk tercih operasyon olarak günümüzde de yerini korumaktadır. MİC’nin avantajları göz önünde bulundurulduğunda myoma uteri nedeni ile histerektomi planlanan hastalarda da laparoskopik yaklaşım ön plana çıkmaktadır. Premenapozal, myomu olan kadınlarda laparoskopik ve açık histerektominin karşılaştırıldığı bir çalışmada laparoskopi grubunda vajinal kaf dehisensi daha yüksek oranda saptanırken, kan transfüzyonu, yara yeri enfeksiyonu, venöz tromboembolizm ve insizyonel herni oranları daha düşük olarak raporlanmıştır. Ayrıca kaliteli yaşam yılı açısından LH daha üstün bulunmuştur. Ancak myomların boyutu ve lokalizasyonunun LH prosedürünü zorlaştırabileceği akılda tutulmalıdır. Sekiz cm’den daha büyük, 7’den fazla sayıda, intraligamenter veya servikal yerleşimli myomların adezyonlara neden olabilmeleri, uterin arter ve üreter belirlenmesini zorlaştırabilmeleri, uterin mobilitede azalmaya neden olarak operasyon sahasının gözlenmesinde zorluk yaratabilmeleri nedenleri ile LH uygulaması zorlaşabilmektedir. Bu gibi durumlarda preoperatif fizik muayene, ultrasononografi ve gerekirse manyetik rezonans görüntüleme ile detaylı bir inceleme yapılarak myomların yeri, boyutu ve uterusun cesametinin belirlenmesinin gerekliliği akılda tutulmalıdır. Değerlendirme sonrasında port yerleşim yerlerinin belirlenmesi ve cerrahi basamakların planlanması doğru bir yaklaşım olacaktır. Uterusu çok büyüten myomlarda histerektomi sonrası spesimenin vajenden çıkmasına olanak tanıyacak özel tasarlanmış endoskopik bistürilerin kullanılabileceği bilinmelidir.
Adenomyozis
Adenomyozis nedeni ile histerektomi endikasyonu alan hastalarda operasyon vajinal, abdominal ya da laparoskopik yolla uygulanabilmektedir. Tercihen bu hastalarda da MİC yaklaşım daha uygun olacaktır. Yapılan bir çalışmada (Furuhashi ve ark.) adenomyozisi olan olgularda vajinal histerektomi sırasında mesane yaralanma riskini yüksek bulmuşlardır. MİC yaklaşımın avantajları ve Furuhashi’nin bulgusu göz önüne alındığında adenomyozisli hastalarda laparoskopik yaklaşım ön plana çıkabilir. Yavuzcan ve ark. LH yapılan hastalarda adenomyozisin operatif sonuçlara etkisini araştırmışlar ve hemoglobin düşüşü, pelvik kateterizasyon, üriner trakta invaziv girişim gibi perioperatif işlemler açısından anlamlı bir fark saptamamışlardır. Ayrıca postoperatif kan transfüzyonu, ateş, hastanede kalış süresi, üriner kateterizasyon süresi de her iki grup arasında benzer bulunmuştur. LH’nin anatomik planların daha iyi diseksiyonuna olanak sağlaması ile yaralanma riskini azalttığı ve adenomyozisli hastalarda güvenli bir yöntem olduğu rapor edilmiştir.
Sonuçta histerektomi planlanan adenomyozisli hastalarda laparoskopik histerektomi güvenle uygulanabilecek bir yöntemdir.
The post Kimlere Laparoskopik Histerektomi Yapılır appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Laparoskopik Histerektomi ve Hasta Seçimi appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Teknolojik gelişmeler histerektominin uygulama şeklinde de değişiklik olmasına neden olmuştur. Önceleri sadece laparotomi yoluyla yapılan bu cerrahi, vajinal histerektomi (VH), laparoskopik histerektomi (LH) ve son yıllarda robotik (RH) cerrahi ile de yapılabilir hale gelmiştir.
Histerektomi tiplerinin karşılaştırılması
2013 yılında yapılmış, 10 yıl içindeki vajinal, abdominal ve laparoskopik histerektomi (LH) oranlarının karşılaştırıldığı bir çalışmada, 1996 yılında %58 ile abdominal histerektomi (AH) en sık uygulanan yöntem iken, 2006 yılında %44 vajinal, %32 laparoskopik histerektomi, %24 AH oranları raporlanmıştır. Batı ülkelerinde laparatomi ile yapılan histerektomiler %38 azalmış, VH ve laparoskopik histerektomi artmıştır. Norveç’te 2001’den 2005’e total LH oranı %18’den %54’e çıkmıştır. Büyük uteruslar ve rahim kanseri laparoskopik olarak tedavi edilmeye başlanmıştır.
2008 yılında Finlandiya’dan çıkan bir çalışmada, 2000 yılında AH’nin %38, VH’nin %37 ve LH’nin %25 oranında uygulandığı, 2005 yılında, AH’de %12’lik bir düşüş, VH+LH’de %12’lik bir artış olduğu belirtilmiştir. Norveç’te 2004-2012 yılları arasında histerektomi tiplerinin değerlendirildiği bir başka çalışmada 2010 yılına kadar AH’lerin %50-70 oranında olduğu saptanırken, 2012 yılında bu oranın %17,4’e kadar düştüğü raporlanmıştır. Laparoskopik supraservikal histerektomi %6,8’den %20,8’e yükselmiş, tüm LH oranı 2012 yılında %69,8 olarak bulunmuştur. LH oranındaki artışa paralel olarak VH oranı %29’dan %12,8’e gerilemiştir.
Maliyet açısından bakıldığında 2016 yılında yayınlanan 21,926 histerektominin incelendiği bir çalışmada AH’nin en yüksek maliyet oranına sahip olduğu saptanmıştır. Ayrıca açık histerektomilerde ilk bir ay içinde hastaneye başvuru oranları da (%3) laparoskopik yaklaşıma (%2,1) göre daha yüksek olarak bildirilmiştir. Minimal invaziv cerrahi’nin birçok üstün yanlarını barındıran laparoskopik histerektominin diğer histerektomi tiplerine oranla maliyet-etkin bir yöntem olduğu da görülmektedir.
Benign ya da malign hangi endikasyonla olursa olsun, histerektomi kararı alınan hastalarda kime laparoskopik histerektomi yapılacağının belirlenmesi önemlidir.
The post Laparoskopik Histerektomi ve Hasta Seçimi appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Laparoskopik Histerektomi Tekniği appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Laparoskopik histerektomi’nin başlangıcı batına girişle olmaktadır. Abdominal boşluğa girişte hastanın cerrahi öyküsü önemlidir. Karın boşluğunun CO2 ile insuflasyonu laparoskopinin esası olan ‘net görüş’ için oldukça önemlidir.
Karın Boşluğuna Giriş
Pozisyon
Laparoskopik histerektomi sırasında CO2 insuflasyonunu sağlayabilmek için veress iğnesiyle batına giriş yapılmalıdır. Hastanın pozisyonu supin olmalıdır. Trendelenburg veya rekumbet pozisyonlarında barsak ve büyük damar yaralanma riski artacaktır. Batına ilk giriş esnasında mesane mutlaka boşaltılmalıdır. Hasta supin pozisyonda mesane boş olarak hazırlandıktan sonra, cerrahi esnasında trendelenburg pozisyonunda pelvik cerrahi yapılacağından hastanın masadan kaymasını önlemek için stabilize edilmesi gerekmektedir. Bu nedenle hasta litotomi pozisyonundaysa bacaklardan ve omuzlardan kaymasını engelleyecek destekleyici parçalarla hasta stabilizasyonu sağlanmalıdır.
Cerrahi geçirmemiş olan hastalarda çoğunlukla umblikus hizasından yapılan 1 cm’lik longitudinel veya transvers kesi sonrası Veress iğnesiyle batına girilir. Bu iğne girişi oldukça önemli olup, başarısızlığa uğraması iğne komplikasyonlarına yol açmaktadır. Veress iğnesinin üçten fazla başarısızlığa uğraması cerrahinin yapılamamasından başlayan aort gibi büyük damar ve barsak hasarına veya CO2 insuflasyonunun batın peritonu üzerini şişirmesine neden olabilmektedir. Veress iğnesinin uygun girişindeki temel felsefe, umblikusun elevasyonuna dayanmaktadır. Umblikus elevasyonu laparoskopiyi yapan cerrahın direk eliyle batın ön duvarını kaldırması veya daha kolay olan ‘Çadır’ tekniğiyle yapılmaktadır. Çadır tekniğinde amaç; periumblikal bölgelere yerleştirilen 2 adet çamaşır klempleriyle umblikus havaya kaldırılır ve böylece Veress iğnesinin girişinde barsak veya aort hasarını minimuma indirecektir. Umblikal elevasyon, aortaya olan uzaklığı ortalama 6,8 cm uzatmakta ve aort ayaralanma riskini azaltmaktadır. İnsizyondan girilen Veress iğnesi batın ön duvarını geçerken çift klik sesi vererek sizin uygun anatomik planda olduğunuzu bildirmektedir. Çift klik sesi cerrahi tatmin etmediği durumda iki farklı yöntem uygulanabilmektedir.
Birinci yöntemde, Veress iğnesinden serum fizyolojik enjekte edilerek batın içine serum gidişinin olup olmadığı kontrol edilir (Damla testi) veya batın içi basınç negatif olduğundan direk CO2 insuflasyonu ile batın içi basınç ölçümüyle kontrol edilebilmektedir. CO2 insuflasyon testinde ilk gaz gidişinde insuflatör oldukça düşük basınç gösterirken, başarısız girişimde basınç göstergesi 20 mm/hg üzerini gösterecektir. Veress iğnesinin giriş açısı da oldukça önemlidir. Özellikle obez hastalar veya oldukça zayıf olan hastalarda uygun olmayan Veress girişleri başarısız girişimlere yol açacaktır. Çok zayıf hastalarda uygunsuz giriş özellikle abdominal aort yaralanmalarına yol açarken, obez hastalarda uygunsuz giriş batının şişirilememesine hatta ciltaltı CO2 insuflasyonuna neden olacaktır. Bu nedenle zayıf hastalarda iğne girişinde 45 derece açı uygulayarak girmek daha güvenli olurken, obez hastalarda cilt altı yağ dokusunun arttığı bilindiğinden 90 dereceye yakın girmek daha güvenli olmaktadır.
Özellikle orta hat insizyonla cerrahi geçiren hastalarda güvenli batın girişi için umblikus yerine alternatif girişler önem kazanmaktadır. Hikayesinde orta insizyonu veya çoklu cerrahi öyküsü olan hastalarda laparoskopi histerektomi yapılacaksa, abdominal duvar insizyon bölgeleri ve önceki cerrahi oldukça önem kazanmaktadır. Cerrahi öncesi yapılan muayenede insizyon inspeksiyonu, cerrahide giriş yerinin önceden planlanmasını sağlayacaktır. Bu nedenle özellikle sol midklavikular hattan splenomegali kontrolü sonrası Palmer noktası olarak bilinen bölgeden çadır yöntemi uygulanarak Veress girişiyle batın insuflasyonu sağlanabilmektedir. Her iki midklavikular hatta oluşmuş cerrahi skarı varsa, bu hastaların Veress girişleri douglas boşluğundan, transuterin veress girişi ve hatta 9-10 interkostal aralıktan giriş yapılabilmektedir. Batına girişte problem yaşanabilecek muhtemel riskli hasta grupları; güçlü abdominal kas yapısına sahip sporcu kadınlar, aşırı obez veya çok zayıf kadınlar, büyük pelvik kitle varlığı veya gebelik ve orta hat cerrahi öyküsü olan hastalardır.
Özetle batına girişte alternatif port girişleri Palmer noktası, Lee Huan noktası, douglas boşluğu, transuterin giriş ve sol 9-10 interkostal aralıktır.
Karın Boşluğunun Şişirilmesi
Veres iğnesiyle batına girişi başarıyla sağlanan hastalarda batının şişirilmesi laparoskopinin olmazsa olmazı olan insuflatör yardımıyla olmaktadır. Batın içi basıncı ve verilen CO2 miktarını gösteren insuflatörün düzgün çalışması ve periyodik bakımları oldukça önemlidir. Düzgün çalışmayan insuflatörler az/fazla batın içi basınca neden olup operasyonun zorlaşmasına veya fazla şişmeye bağlı anestezi ve postoperatif asidoza yol açabilmektedir. Batın içine verilen CO2 miktarı oldukça önemlidir. Batın içi basınç genellikle 15 mm/hg olarak tutulmalı ve bu basıncı sağlamak için ortalama 3 -3,5 lt CO2 verilmesi yeterli olacaktır. Bununla birlikte HIP (High Intraabdominal Pressure) yöntemi olarak bilinen uygulamalarda batın içi basınç 4 lt ve üzerine çıkarılıp batın içi basınç 20 mm/Hg olarak ayarlanmaktadır. Özellikle çok zayıf veya obez hastalarda HIP yöntemi uygulayarak port yerleşimi yapmak, giriş esnasında olabilecek komplikasyon oranını minimuma indirmeyi hedeflemektedir.
Karın boşluğuna port girişi
Laparoskopik histerektomi başlangıç aşamasında port girilmesi enstrümanların kullanılmasında esastır. Batın ön duvarında port girişleri cerrahi deneyime bağlı olarak iki gruptadır. Portlar cerrahın tercihi olarak tek taraftan girilir (ipsilateral cerrahlar) veya her iki midklavikular hattan girilebilir (kontralateral cerrahlar). Port girişi dünyada en çok veress ile batın insuflasyonu sağlanarak yapılabilirken (kapalı teknik), direk port girişi (insuflasyon yapılmadan) olabilir ve batına görerek girme yöntemi veya açık teknik kullanılarak giriş sağlanabilmektedir. Her üç yöntemin komplikasyon oranları yapılmış serilerde benzer bulunmuştur. Bu nedenle, port girişindeki uygulamalar cerrahın tercihine ve deneyimine bağlıdır.
Laparoskopide kullanılan portlar genellikle umblikus için 10 ve 12 mm çapındadır ancak, daha geniş çaplı portlar da kullanılabilmektedir. Direk port girişi ilk olarak 1971 yılında Hasson ile tanımlanmıştır. Bu yöntemde umblikusa yapılan kesi sonrası periton açılıp port yerleştirilir ve gazsız giriş olduğundan, gaz kaçağını önlemek için port etrafı suturasyonla kapatılır. Bu yöntem özellikle batın cerrahisi geçirmiş veya ciddi adhezyon tanısı veya şüphesi olan vakalarda tercih edilebilir. Potansiyel faydaları muhtemel barsak ve/veya büyük damar yaralanmalarının önüne geçilmesidir. Bu yöntemin bir diğer avantajıda insizyonu daha geniş açarak tek port laparoskopik histerektomi yapılabilmesine olanak sağlamaktır. Tsimoyiannis tarafından yapılan çalışmada hem kozmetik açıdan hem de ağrı açısından geleneksel yönteme üstün olup, gelecek vaat eden bir uygulamadır. Batına girişte kullanılan trokar tipleri de önemlidir. Keskin uçlu ve koruyucusu olmayan trokarlar kullanmak yerine, künt uçlu ve giriş sonrası koruma mekanizması olan ve giriş sonrası trokar bıçağının kendiliğinden içeri girmesini sağlayan mekanizmalı trokar kullanımının, abdominal duvar, barsak ve büyük damar yaralanmalarında daha az komplikasyona yol açtığı rapor edilmiştir. Trokar boyutları da endüstrinin gelişmesiyle birlikte değişmetedir. Özellikle tek port laparoskopi (SILS) uygulamalarında farklı portlar olduğu gibi daha küçük çapta (3 mm) portlarda gelişmiştir. Elbette bu port farklılıkları sonrası portlara uygun enstrümalarda gelişmiştir.
Abdominal duvara port giriş yerleri hastaya göre planlanırken, en çok uygulanan bölge umblikal giriştir. Ancak pelvisi dolduran ve umblikusa uzanan hatta daha büyük kitlesi olan hastalara laparoskopi uygulanırken batına girişte port yerleşimi yer değiştirecektir. Genel olarak büyük kitlelerin görüşünün kolay sağalanabilmesi için umblikal insizyon yerine Lee Huan noktası olarak bilinen; umblikus ile ksifoid kemik arasındaki boş alana yapılan insizyon ile batına giriş sağlanabilir. Lee Huan noktası mide ve karaciğere yakın olduğu için operasyon öncesi hastada hepatomegali ve/veya splenomegali olmamalıdır. Laparoskopik histerektomiye başlarken Lee Huan noktasına insizyon uygulanacak vakalarda midenin nazogastik ile boşaltılması istenmeyen mide perforasyonlarının önüne geçecektir.
The post Laparoskopik Histerektomi Tekniği appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Laparoskopik Histerektomi appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Laparoskopik histerektomi günümüzde artan sıklıkta ve daha geniş endikasyonlarla uygulanmaktadır. Önceleri benign jinekolojik nedenler endikasyonu oluştururken, günümüzde malign jinekolojik hastalıklar da laparoskopi ile tedavi edilmeye başlanmıştır. Histerektomi tiplerindeki çeşitlilik hem hasta hem de hekim açısından konfor sağlamakla birlikte, jinekolojik hastalığın yaygınlığı, beraberinde yapılacak diğer cerrahi işlemler, hastanın tercihi, cerrahi ekipman varlığı, cerrahın tecrübesi gibi faktörler eşliğinde laparoskopik histerektomi günümüzde bireyselleştirilerek yapılmalıdır. Günümüzde özellikle benign nedenlerle yapılacak histerektomiler için laparoskopik histerektomi açısından belirgin bir kontrendikasyon gözükmemektedir. Ancak büyük uteruslar, operasyonun normal gidişatını bozan anatomik varyasyonlar (büyük ve anormal yerleşimli myomlar, derin endometriozis, tubaovaryan apse vb.) zor laparoskopik histerektomi kavramını ortaya çıkarmaktadır. Bu tür olgularda preoperatif detaylı değerlendirme yapılmalı ve laparoskopik histerektomi planlanacaksa deneyimli cerrahlarca operasyon uygulanmalıdır.
Laparoskopik histerektominin tarihçesi
Histerektomi, tarihçesi Antik Çağ’a kadar uzanan ve tüm dünyada sezaryenden sonra en sık yapılan jinekolojik operasyondur. Sadece Amerika Birleşik Devletleri’nde (ABD) yılda yaklaşık 600.000 olguya histerektomi yapılmaktadır. Teknoloji, tıbbi tecrübe ve enstrümanların gelişmesi histerektominin değişik şekillerde yapılabilmesine olanak sağlamıştır. Özellikle vücudun doğal açıklıklarından olan vajenin kullanılmasına olanak sağlayan spekulumun, lens sistemleri ve elektriğin icadı ile vajinal ve laparoskopik operasyonların gelişmesi hız kazanmıştır. Günümüzde histerektomi abdominal, vajinal, laparoskopik veya robotik asiste laparoskopik olarak yapılabilmektedir. Histerektomide uygulama çeşitliliğinin artmasıyla birlikte “Hangi hastayı, nasıl opere etmeliyiz” sorusu önem kazanmıştır.
Endoskopik cerrahinin ilk adımları 1900’lü yılların başında atılmaya başlanmış, operatif laparoskopi ilk kez 1933 yılında genel cerrahi uzmanı Fervers tarafından yapılmıştır. Jinekoloji pratiğinde ise laparoskopi Fransa’da Raoul Palmer tarafından 1944 yılında uygulamaya konulmuştur. Palmer aynı zamanda uterin manipülatörü ilk kullanan (1947) kişidir. Kurt Semm’in 1960‘da otomatik insuflatörü geliştirmesi, laparoskopinin gelişmesinde önemli bir köşe taşı olmuştur. İlk laparoskopik histerektomi 1989 yılında Harry Reich tarafından gerçekleştirilmiştir. Reich ve arkadaşları damar koagülasyonu için bipolar, uterus amputasyonu için monopolar koter, kaf sütürasyonu için Poliglaktin (Vicryl) kullanmışlardır. 1990 yılında Kovac ilk laparoskopik asiste vajinal histerektomiyi raporlamıştır. Camran Nezhat’ın laparoskopide video kayıt sistemini uygulamasıyla jinekoloji alanında laparoskopinin kullanımı hız kazanmıştır. Günümüzde de birçok merkezde Jinekolojik laparoskopi uygulamaları yapılabilmekte ve “Laparoskopik Histerektomi” oranları gün geçtikçe artmaktadır.
Histerektomi endikasyonları
Histerektomi, iyi huylu ya da kötü huylu birçok endikasyon nedeni ile yaygınca uygulanan bir cerrahi prosedürdür. 2017 Haziran ayında Amerikan Obstetrik ve Jinekoloji Derneği‘nin (ACOG) yayınladığı kılavuzda benign jinekolojik nedenlerle yapılacak histerektomilerin minimal invaziv yaklaşımla olması gerektiği vurgulanmıştır. Histerektomi şekli belirlenirken klinisyen, hastanın tüm tıbbi ihtiyaçlarını karşılayacak, en güvenli ve aynı zamanda maliyet-etkin metodu seçmelidir. Benign hastalıklar için histerektomi şeklini belirleyen faktörler; vajen ve uterusun şekil ve büyüklüğü, uterusa ulaşılabilirlik, ekstrauterin hastalık varlığı, cerrahın eğitimi ve deneyimi, hastanenin teknolojik donanımı ve desteği, olgunun acil veya elektif olması ve hastanın tercihi olarak sıralanabilir. Histerektomi endikasyonları Tablo 1′ de görülmektedir. En sık histerektomi endikasyonunu %40.7 oranı ile uterin myomlar oluşturmaktadır. Uterin myomlar için toplumda total histerektomi oranı 2,2/1000’dir. İkinci en sık endikasyon %17,7 oranı ile endometriozis ve daha sonra anormal uterin kanamalardır. Yaşlara göre değerlendirildiğinde 30-34 yaş aralığında endometriosis en sık histerektomi endikasyonu iken, 35-54 yaş aralığında myomlar, 55 yaş üzerinde ise uterin prolapsus ve malign nedenler öne çıkmaktadır. Almanya’dan 2012 yılında yayımlanan raporda; histerektomi endikasyonları %60,7 leiomyom, %27,9 uterin prolapsus, %25,2 menstrüel problemler, %2,9 endometrium ve serviksin atipi ve hiperplazileri, %15,1 endometriozis olarak belirtilmiştir.
TABLO 1: Histerektomi endikasyonları.
Benign Nedenler Malign Nedenler
Leiomyoma Servikal İntraepitelyal Neoplazi
Endometriozis Servikal Kanser
Anormal Uterin Kanama Endometriyal Hiperplazi
Adenomyozis Endometriyal Kanser
Pelvik Organ Prolapsusu Ovaryan Kanser
Pelvik İnflamatuvar Hastalık Fallop Tup Kanseri
Kronik Pelvik Ağrı Gestasyonel Trofoblastik Tumorler
The post Laparoskopik Histerektomi appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Dilatasyon ve Küretaj (D&C) appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Küretaj olarak da söylenen D&C rahimin içinden parça alınmasıdır. Gebelik kürtajından rahim içinden tanı ve tedavi için parça alınmasına kadar bütün işlemlere küretaj denir.
D&C Nedir
Dilatasyon ve küretaj (D&C), rahim ağzı kanalının (serviks) genişletilmesi (dilatasyon) ve ince aletler ile rahim içinden parça alınması (küretaj) işlemidir.
D&C Ne İçin Yapılır
D&C, pek çok nedenle yapılabilir. Düzensiz kanamalarda alınan parçanın tetkiki ile kanama nedeni aydınlatılabilir, içeride kanama ile atılmayı bekleyen parçalar alındığından kanamanın durması sağlanabilir, istenmeyen bir gebelik alınabilir, düşük sonrası rahim içinde kalmış olan parçalar alınabilir, alınan parçaların tetkik edilmesi ile rahim kanseri tanısı konabilir.
Yapılma amacına göre işlem farklı adlar ile adlandırılabilir. Örneğin, kürtaj, aspirasyon kürtetaj, revizyon küretaj, rest küretaj, endometrial biyopsi, endometrial örnekleme, dilatasyon ve küretaj, probe küretaj, fraksiyone küretaj gibi.
D&C Nerede Yapılır
Küretaj, muayenehane koşullarında başarı ile gerçekleştirilir.
D&C Nasıl Yapılır
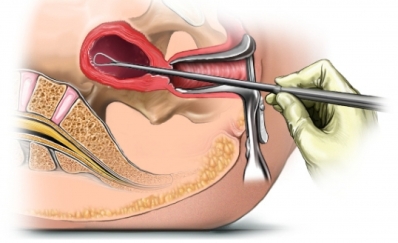
Endometrium ile ilgili hastalıkların tanısı için probe küretajın yapılışı
Küretaj işlemi için muayene masasına sırt üstü uzanıp bacaklarınızı yanlardaki yerlerine yerleştirmeniz gerekir. Siz uyuduktan sonra spekulum denilen muayene aleti vajina içine yerleştirilerek rahim ağzı görülür. Rahim ağzı, tenakulum denilen özel bir aletle tutulup bujilerle genişletilir (dilatasyon). Rahim içinde bulunan içerik küret denilen aletlerle alınır (küretaj). İşlem tanı amaçlı yapılmış ise alınan parçalar histopatolojik inceleme için küçük, içi formol ile dolu şişelere konur.
D&C İçin Anestezi Gerekli mi
İşlemin doğası gereği küçük bir rahatlatma için anestezi yapılması gereklidir. Anestezinin amacı yalnızca ağrıyı kesmek değil işlem sırasında gerginliği azaltmaktır. Bu nedenle intravenöz sedoanaljezi de denilen ve gece uykusunu taklit eden bir anestezi tercih edilir. İşlem sırasında ağrıya neden olan ve anesteziyi gerekli hale getiren en önemli aşama dilatasyondur. Dilatasyon, rahim içinden parça alınabilmesi için rahim ağzının genişletilmesi işlemidir. Rahim ağzının kolayca açılması için bazı ilaçlar uygulansa da bu aşama ağrılıdır. Bu nedenle küçük bir uyku en iyisidir.
Rahim Ağzı Kanalı Nasıl Genişletilir
Geçmişte, anestezinin etkin bir şekilde uygulanamadığı zamanlarda rahim ağzı kanalının (serviks) genişletilmesi (dilatason) için işlemden bir gece önce laminarya denilen bir araç kullanılırdı. Laminarya, bulunduğu ortamdan su çekerek şişen doğal veya sentetik, silindirik, kısa bir çubuktur. Rahim ağzı kanalı içine yerleştirilen çubuk su çekerek şişer ve çıkarılması ile geniş kalan kanaldan rahim içinde işlem yapılabilirdi.
Son yıllarda laminaryanın yerini prostaglandin analoğu ilaçlar almıştır. Bunlar kısa bir süre önce alındığında rahim ağzını yumuşatarak kolaylıkla genişletilebilmesini sağlar.
Anestezi altında, buji denilen araçlar ile rahim ağzı, rahim içinde işlem yapılabilecek kadar genişletilebilir. Her bir bujinin numarası vardır. Numara sırası ile genişleyen bujiler sıra ile rahim ağzı kanalından ilerletilir. Genellikle 5 mm genişlik yeterlidir.
Rahim İçinden Nasıl Parça Alınır
Rahim ağzı kanalı genişletildikten sonra rahimin içinden küret adı verilen kaşığa benzer bir alet ile parçalar toplanır. Yapılan kürtajın amacına göre bazen küret yerine vakum kanülü tercih edilebilir. Özellikle gebelik sonlandırma işlemlerinde plastik vakum kanülleri kullanılması standarttır. Bu nedenle gebelik kürtajına aspirasyon küretaj adı verilir.
Nadiren rahim içinden nerelerden parça alınması gerektiğini saptamak için histeroskopi denilen bir işlem yapılabilir. Histeroskopi, rahim içini görüntülemek için histeroskop denilen kameralı teleskopun rahim içine itilmesidir. Histeroskopi ile rahim içinin büyütülmüş görüntüsü alınabilir. Özellikle kanama düzensizliği tanısı için yapılan biyopsilerde histeroskopi yapılması yararlı olacaktır.
Kürtajın Riskleri
Genel olarak kürtaj emniyetli bir işlemdir. Nadiren kürtaj esnasında veya kısa süre sonra sorunlar kendini gösterebilir. Ancak bu komplikasyonlar zaman zaman geç farkedilebilir. Olası sorunlar şunlardır:
Rahim Delinmesi
Kürtaj için kullanılna aletlerin rahim duvarını delmesi olarak açıklanabilir. Bu komplikasyon nadiren ortaya çıkar. Genellikle doğum sonrası kanama olduğunda rahim içinde parça kalıp kalmadığının belirlenmesi ve kalmış ise boşaltılması için yapılan rest kürtajlarında ortaya çıkan bir sorundur. Rahim delindiğinde genellikle bunu fark ederiz. Rahimin delinip delinmediğinden emin olunamayan, delinme nedeniyle kanama ortaya çıkan veya diğer organlarda zedelenmeden şüphelenilen durumlarda kürtaj sonrasında bir karın ameliyatı yapılması gerekli olabilir.
Rahim delinmelerinde laparoskopi veya açık cerrahi yapılabilir. Rahimi yırtığı, yırtığın kanayıp kanamadığı ve çevre organların durumu kontrol edilir. Rahimin delinen yerinden kanama veya çevre organlarda zedelenme varsa onarım işlemi yapılır.
Rahimin delinen yerinde kanama yok ve çevre organlarda zedelenme yok ise rahim kendiliğinden iyileşir ve uzun dönemde bir soruna neden olmaz.
Enfeksiyon
Tüm cerrahi müdahaleler gibi kürtaj da enfeksiyon riski oluşturabilir. Kürtaj sonrasında enfeksiyona çok nadiren rastlanır. Enfeksiyonların çoğu gebelik kürtajı vakalarında görülecektir. Enfeksiyon, genellikle kürtajdan sonra ilk haftada belirtilerini gösterir. Enfeksiyonlar cinsel yolla bulaşan bakterilerle ortaya çıkabileceği gibi vajinada doğal olarak bulunan bakterilerin rahim içine süprülmesi ile de oluşabilir. Vajinadan kötü kokulu ve iltihaplı akıntı, karın alt kısmında ağrı ve ateş belirtileri görülür. Bu belirtiler varsa hemen doktorunuzla irtibata geçmelisiniz. Enfeksiyon düzgünce tedavi edilirse uzun dönemde sorunlara neden olmayacaktır. Düzgün tedavi edilmemiş enfeksiyonlardan sonra rahim, yumurtalık ve tüplerde oluşan hasarlar gebe kalmayı zorlaştırabilir.
Rahim İçi Yapışıklıklar
Kürtajın nadir görülen komplikasyonlarından biridir. Rahimin iç tabakasındaki yapışıklıklar Asherman sendromu olarak da bilinir. Rahim içi yapışıklıkların oluşma riski, özellikle gebelik ve düşük sonrası kürtajlarında daha fazladır. Vakum yerine rahim içinin keskin aletlerle kazınması riski daha fazla artırır. Adetlerin az olması veya olmaması şeklinde belirti verir.
Rahim içindeki yapışıklıklar gebe kalmayı engelleyebileceği gibi hafif yapışıklıklarda gebe kalındığı halde tekrarlayan düşüklere rastlanabilir. Yapışıklıkların açılması için histeroskopi yapılabilir.
Diğer Komplikasyonlar
Rahim ağzı yırtılması
Rahimden kanama
Anestezi reaksiyonları
Kürtaj Sonrası Neler Olmasını Beklemelisiniz
Küretajdan birkaç saat sonra evinize gidebilirsiniz. Ancak işlem sonrası araba kullanmanız veya tek başınıza tanımadığınız bir sürücünün arabasına binmeniz doğru olmaz. Bu nedenle yanınızda size destek olacak biri bulunmalıdır.
İşlem sonrası 6-7 saat evinizde dinlenmeli ve yalnız kalmamalısınız. Küretajın ertesi günü adet gibi hafif bir kanama ve adet ağrısına benzer bir ağrı ile işinizin başında olabilirsiniz. Kanama 20 gün süre ile olabilir, durup tekrar başlayabilir.
İşlem sonrası 20 gün süre ile rahim ağzı kanalı açık kalacaktır. Bu süreçte vajinadan rahim içine mikrop girmemelidir. Mikrop girişine izin vermemek için 20 gün süre ile denize, havuza, dolu küvete girmemeli, vajina içine su girmesine izin vermemeli, tampon kullanmamalı ve cinsel ilişkide bulunmamalısınız.
Yeni adet kanaması genellikle işlemden 45-50 gün sonra gerçekleşir.
Kürtaj Sonrası Hangi Durumlarda Doktorunuzu Görmelisiniz
- Adet kanamasından daha fazla kanama olması.
- Ateşinizin yükselmesi
- Karın ağrısının saatler içinde azalmayıp artması
- Vajinal kanama veya akıntının kötü kokulu olması
Op. Dr Hakan KILAVUZ tarafından yazının hazırlanmasında ![]() internet sitesinden yararlanılmıştır.
internet sitesinden yararlanılmıştır.
The post Dilatasyon ve Küretaj (D&C) appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>