The post İnsan Papilloma Virüs (HPV) Aşısı appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>HPV aşısı enfeksiyona karşı güçlü bir bağışıklık yanıtı oluşturarak enfeksiyonu önler. Böyle bir aşı özellikle HPV enfeksiyonu riski taşıyan kişilerde oldukça faydalı olacaktır. Aşının kaç yıl süre koruduğu kesin olarak bilinmemekle birlikte, koruyuculuğun 5 yıl üzerinde olabileceği düşünülmektedir.
HPV nedir?
İnsan siğil virüsü (HPV), rahim ağzı kanseri ve genital siğillere neden olabilen bir virüstür. HPV kadınlarda, rahim ağzı kadar sık olmamakla birlikte vulva (dış cinsel organ cildi) ve vajina kanserine de neden olabilirken; hem kadın hem de erkeklerde anüs, ağız ve boğaz kanseri de oluşturabilir.
HPV, cinsel ilişki gibi doğrudan cilt teması ile bulaşan bir virüstür.
HPV enfeksiyonu nasıl bulaşır?
Siğil virüsü, enfekte kişi ile doğrudan temas ile bulaşır. Genital siğil enfeksiyonu cinsel temas ile bulaşır. Cinsel ilişki; vajinal, oral, anal veya el ile temasın olduğu bütün cinsel yakınlaşmaları içerir. Cinsel ilişki olmaksızın doğrudan ten teması ile de bulaşma görülebilir. Cinsel yolla bulaşan hastalıklardan korunmada kondom kullanılması önerilmekle birlikte HPV bulaşmasından tam korunma sağlayamaz. Çünkü kondom, HPV bulunabilecek cildin tümünü kaplamaz.
Cinsel partner sayısı arttıkça HPV ile karşılaşma riski de artar. Cinsel partnerin önceden birlikte olduğu kişi sayısının fazla olması da riski artıran bir faktördür. Hesaplamalara göre cinsel olarak aktif yetişkinler 50 yaşına geldiğinde %75-80 oranında HPV ile karşılaşmış olacaktır. 15-25 yıllık cinsel temas sonrası yetişkinlerin büyük kısmında HPV enfeksiyonu bulaşmış olur.
HPV enfeksiyonu bulaşanların çoğunda belirti görülmez. Bulaşma sonrası vücut virüsten tamamen temizlenebilir. Ancak olguların %10-20’sinde virüs vücutta bulunmaya devam edecektir. Bu kişilerde rahim ağzı kanseri veya kanser öncülü lezyonların görülme olasılığı artar. HPV enfeksiyonundan rahim ağzı kanseri gelişme süresi ortalama 20-25 yıldır. Bu nedenle rahim ağzı kanseri taraması için smear yapılması, kanser başlamadan öncül lezyonları saptayıp tedavi etmede çok büyük önem taşır.
100’ün üzerinde HPV tipi ayırt edilmiş olup bunlardan 40 kadarı rahim ağzını enfekte edebilir ve ortalama 15 tanesi rahim ağzı kanserine neden olabilir. HPV tipleri rahim ağzı kanseri açısından yüksek, orta ve düşük riskliler olarak üç gruba ayrılmıştır.
- HPV tip 6 ve 11, genital siğil olgularının %90’ından sorumludur. Bu tipler ahim ağzı kanseri açısından düşük riskli tiplerdir. Çünkü rahim ağzı kanserine nadiren neden olurlar.
- HPV tip 16 ve 18, rahim ağzı kanseri açısından yüksek riskli tipler olup tüm rahim ağzı kanseri olgularının ortalama %70’inden sorumludur.
- HPV tip 31, 33, 45, 52 ve 58, rahim ağzı kanseri açısında diğer yüksek riskli tipler olup tüm rahim ağzı kanseri olgularının %20’sinden sorumludur.
- Rahim ağzı kanseri açısından yüksek riskli diğer tipler, HPV tip 35, 39, 51, 56 ve 59 olmakla birlikte bu tiplere çok nadiren rastlanır.
İnsan papilloma virüsü (HPV) aşısı nedir?
HPV aşısı, insan papilloma virüsüne (HPV) karşı bağışıklık sağlamak için kullanılan bir aşıdır .
Aşılar bazı ciddi veya ölümcül enfeksiyonları önleyebilir. Vücudu enfeksiyonlara neden olan mikroplarla savaşmaya hazırlarlar. Buna aşılama veya bağışıklama denir.
HPV aşısını neden yaptırmalıyım?
HPV aşısı sizi HPV enfeksiyonundan korur. Farklı sorunlara yol açabilecek farklı HPV tipleri vardır. Bazı siğil virüsü tipleri ciddi sonuçlara neden olabilir:
- Cinsel organlardaki bir HPV enfeksiyonu ahim ağzı (serviks) kanseri, vajina veya penis kanserine neden olabilir. Diğer HPV türleri genital siğillere neden olabilir.
- Anüs çevresindeki bir HPV enfeksiyonu anüs kanserine (anal kanser) neden olabilir.
- Ağız ve boğazdaki bir HPV enfeksiyonu ağız ve boğaz kanserine neden olabilir.
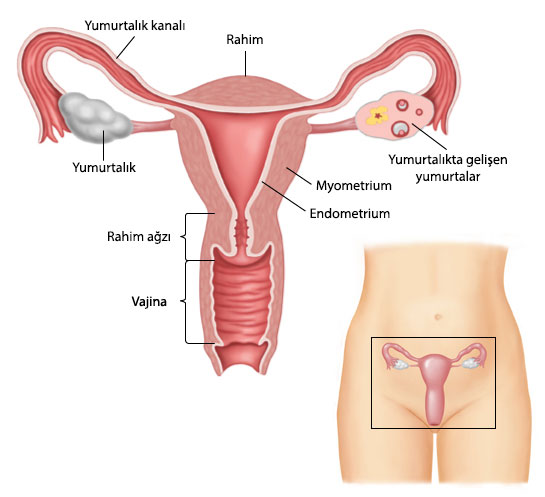
Kadın iç üreme organları
Genital, anüs, ağız veya boğazda oluşan her siğil virüsü enfeksiyonu kansere yol açmayabilir. Aslında HPV bulaşan kişilerden hangilerinin kanser olacağını tahmin etmek kolay değildir. HPV aşıları, virüsün bulaşmasını önleyerek ilk basamakta korunma sağlamış olur.
Farklı HPV aşıları var mı?
Tüm dünyada 3 çeşit HPV aşısı vardır. Aşılar ve korudukları virüs tipleri şöyle sıralanabilir.
Gardasil-9 (6, 11, 16, 18, 31, 33, 45, 52 ve 58)
Gardasil (6, 11, 16 ve 18)
Cervarix (16 ve 18)
Glaxo Smith Kline’ın geliştirdiği aşı (Cervarix), HPV 16 ve 18 L1 VLP tiplerini içerir, FDA tarafından onaylanmıştır. Çalışmalarda Kuzey Amerika, Latin Amerika, Asya ve Avrupa’da 18.000’in üstünde kadın aşılanmıştır ve 27 aylık takip süresi içinde yeni infeksiyona karşı % 92, persistan infeksiyona karşı % 100 koruma sağlamıştır. HPV aşıları tipe spesifik olduğundan, diğer tiplere karşı koruyucu değildir. Sadece HPV 16 ile HPV 31, 33, 58, 18 ile HPV 45 arasında nötralizan epitopların ortak kullanımı sonucu çapraz koruma olmaktadır. Bu virüslerin oluşturabileceği serviks, vulva, vagina prekanseröz oluşumlarını ve genital siğilleri engellemektedir.
Merck&Co.,Inc’ın Gardasil adlı HPV 6, 11, 16, 18 tiplerini içeren aşısı ise kuadrivalan bir aşı olup faz 3 çalışmaları tamamlanmıştır. Bu 4 tip virüsün oluşturabileceği serviks, vulva, vagina prekanseröz oluşumlarını ve genital siğillerini engellemektedir. Bu aşı ile 33 ülkede 25.000 kadın aşılanmış ve aşının persistan infeksiyonu önlemede % 100 etkili olduğu gösterilmiştir. Ayrıca Villa ve arkadaşları çalışmalarında 15-26 yaş arasındaki 12.000 kadını aşılamış ve HPV 16/18’e karşı CIN I /CIN II gelişimini de % 100 önlediğini göstermiştir. Aşı 3 doz halinde 0, 2 ve 6. aylarda uygulanır. İlk cinsel ilişkiden önce uygulandığında % 100’e yakın koruma sağlandığı vurgulanmaktadır.
Bu aşıların hepsi güvenli ve rahim ağzı kanserine ilerleyebilecek kanser öncülü lezyonlardan koruma konusunda etkilidir. Aşıların rahim ağzı kanseri riskini azalttığı, geniş kitlelerde uygulanan çalışmalarla gösterilmiştir. Gardasil ve Gardasil-9 yalnızca rahim ağzı kanseri değil, genital siğillerden de %90 oranında korunma sağlar.
Türkiye’de hangi HPV aşıları var?
Siğil virüsü ve özellikle de rahim ağzı kanserinin önlenmesi için 2003 yılından beri piyasada olan aşılar 2007 yılında ülkemizde de kullanılmaya başlanmıştır.
HPV Aşılarıyla ilgili TCSB Kanser Dairesi Başkanlığı, FDA (Food and Drug Administration) ve ACIP (Advisory Committee on Immunization Practices) önerileri tamamen aynıdır. İki ayrı firmaya ait HPV aşısına ithalat izni verilmiştir. Bunlardan birisi GSK firmasına ait ikili aşı Cervarix® ve diğeri MSD firmasına ait dörtlü aşı Gardasil®’dir. Cervarix’in ithalatı durmuş olup ülkemiz piyasasında yalnızca Gardasil (4’lü aşı) bulunmaktadır.
Bazı özel sağlık sigortaları dışında geri ödeme kurumları tarafından aşının ücreti ödenmemektedir.
Aşılar hangi dozda ve ne sıklıkta yapılır?
Tüm HPV aşıları koldan enjeksiyon şeklinde yapılır. Aşı yapılmasından önce muayene veya rahim ağzı kanseri taraması için smear yapılması gerekli değildir.
Doz, yaş ve bağışıklık sisteminin gücüne bağlıdır.
- 15 yaş altında ve bağışıklık sistemi sağlıklı ise 6 ay ara ile 2 doz uygulanabilir.
- 15 yaş ve üzerinde ve bağışıklık sistemi sağlıklı ise 6 ayda 3 doz uygulama önerilir. İlk dozdan 1-2 ay sonra ikinci doz, ilk dozdan 6 ay sonra üçüncü doz yapılır.
- Bağışıklık sistemi sağlıklı değil ise yaşa bakılmaksızın üç doz aşı yapılmalıdır.
En iyi korunma için her üç dozun yapılması önerilir.
HPV aşısı hangi yaşta uygulanmalıdır?
HPV aşısının 11-12 yaşlarında uygulanması önerilir. Ancak 9 yaşından 26 yaşına kadar aşı yapılabilir. Hedef 9-26 yaş grubundaki her kadının mümkünse ilk cinsel ilişkiden önce, değilse mümkün olan en kısa zamanda aşılanmasıdır. Amerikan İlaç ve Gıda Dairesi (FDA), 26 yaş üzerinde 45 yaşına kadar aşı yapılmasını onaylamıştır. Bu yaşlarda aşı yapılması zararlı değildir. Önceden HPV enfeksiyon alınmış ise aşının etkinliği daha düşük olacaktır.
HPV aşıları, enfeksiyon oluşmadan yapıldığında en yüksek etkinlik elde edilebilir. Bu yüzden aşı ilk cinsel temastan önce tamamlanmış olmalıdır. Aşılar, önceden bulaşmış bir HPV enfeksiyonu veya rahim ağzında kanser öncülü lezyonların tedavisi için kullanılmaz.
Genital bölgede siğil bulunması veya geçirilmiş olması, yapılan smear testinde anormal veya şüpheli sonuçların bulunması veya siğil virüsü DNA’sı saptanmış olması aşılama yapılması için engel değildir. Ancak aşıdan elde edilecek yarar daha az olacaktır. Geçirilmiş olan enfeksiyon, bir HPV tipine aittir. Aşı, diğer HPV tiplerinden korumak için yine de uygulanmalıdır. Aşı yapılmadan önce geçirilmiş olan siğilin virüs tipi belirlenmesine gerek yoktur.
Bazı anne babalar çocuklarını aşılatmak istemiyorlar. Bazıları aşı yapılmış olmanın sağladığı rahatlık ile çocuklarının cinsel hayatının daha erken yaşta başlayacağından endişeleniyor olabilir. Ancak aşı olanlarda cinsel temas yaşının daha erken olduğuna dair bir bilgi bulunmamaktadır.
HPV aşısının yan etkileri nelerdir?
Bazıları aşının ciddi yan etkileri olduğundan korkarlar. Ancak piyasadaki HPV aşıları üzerinde yapılan çalışmalar güvenli olduklarını göstermiştir.
Aşı, yapıldığı yerde kızarıklık, şişlik ve ağrıya neden olabilir.
HPV aşılarında timersol (civa türevi bir koruyucu) kullanılmamaktadır.
Uygulama sırasında çok nadiren baş dönmesi olabilir. Bu yüzden aşı yapılırken ve yapıldıktan sonra bir süre oturmalısınız.
Siğil virüsü aşıları, virüs kapsülünden üretilir. Canlı veya ölü virüs bulundurmadığından yan etki olarak HPV enfeksiyonu, HPV ilişkili kanser veya ölüme neden olamazlar.
Gebelikte uygulandığında aşının bebek üzerinde bilinen bir risk oluşturduğu gösterilmemiş olmakla birlikte gebelerin aşılaması önerilmemektedir. Ancak yine de aşı yapılmadan önce gebelik testi yapılması gerekli değildir. Gebelikte aşılamaya başlanmamalıdır. Gebe kalmadan önce aşılanmasına başlanmış olan bir kadının aşı dozları gebeliğin bitiminden sonraya ertelenmelidir. İlk doz yapıldıktan sonra gebe kalındıysa gebelik sonrası sıfırdan başlanmalıdır. İki doz yapıldıktan sonra gebelik söz konusu ise üçüncü doz emzirme döneminde doğumdan sonraki 6. haftadan itibaren güvenle yapılabilir. Gebe olduğu bilinmeden aşı yapılmış ise gebeliğin sonlandırılmasına gerek yoktur; doğumsal özür artışı gösterilmemiştir. Emzirme sırasında aşı uygulanmasında bir sakınca bulunmamıştır.
HPV aşısının koruma gücü ne kadardır?
Aşı, rahim ağzı ve vajina kanserine neden olabilen HPV enfeksiyonu türlerinin bulaşmasını önlemede çok etkilidir. Diğer kanser türlerinin riskini de azaltabilir. Aşı, genital siğillere neden olan HPV türlerini önlemede de çok etkilidir.
HPV aşısı en sık görülen tiplere karşı geliştirildiğinden tüm genital kanser ve siğillere karşı koruma sağlamaz. HPV aşısı rahim ağzı kanserlerine karşı yaklaşık %70, genital siğillere karşı yaklaşık %90 oranında koruma sağlamaktadır.
Önceden HPV bulaşmış olanlarda koruyucu etkisi düşüktür ancak yine de uygulanmalıdır.
- HPV aşılaması kadınlarda aşının içerdiği virüs tiplerinin yol açtığı rahim ağzı kanseri ve kanser öncülü hastalıklarına karşı yüksek derecede koruyucudur.
- HPV aşısı, aşının içerdiği virüs tiplerinin yol açtığı genital siğil oluşumuna karşı yüksek derecede koruyucudur.
- HPV aşısı ülkemizde erkeklerde ruhsat almamıştır. Ancak erkeklerde HPV aşısı uygulanması genital ve penil siğile karşı yüksek derecede koruyucudur. Cinsel partnerlerinde enfeksiyon oluşma riskinde azalma sağlar.
- HPV aşıları hem kadın hem erkeklerde anal kansere karşı yüksek derecede korunma sağlar.
- HPV aşısı, ağız ve boğazda kansere de neden olabilen HPV enfeksiyonuna karşı yüksek derecede koruyucudur.
Koruma ne kadar süre devam eder?
Aşı sonrası korumanın en az 5 yıl sürdüğü kanıtlanmıştır. Daha uzun süreli takip çalışmaları devam etmektedir. Bu gözlemlere göre koruma süresinin daha uzun bulunacağı tahmin edilmektedir. Bugünkü bilgilerin ışığında rapel (tekrar doz) gerekli değildir.
HPV aşısı diğer cinsel yolla bulaşan hastalıklardan da korur mu?
HPV aşısı; AIDS, genital uçuk, klamidya, bel soğukluğu gibi diğer cinsel yolla bulaşan hastalıklardan koruma konusunda etkili değildir. Genel anlamda cinsel yolla bulaşan hastalıklardan korunmak için en iyi yol kondom kullanmaktır.
HPV aşısı olanlar da rahim ağzı kanseri taraması için smear kontrollerine devam etmeli midir?
HPV aşısı yaptırmak rahim ağzı kanserine yakalanma riskinizi azaltır. Ancak sizi tamamen korumaz. Aşı olsanız da kanser veya kanser öncüsü hastalıklar için taranmalısınız.
21 yaşından itibaren smear testi, herkeste olduğu gibi aşı yapılanlarda da yapılmalıdır. Aşı, yapılmadan önce bulaşmış olabilecek virüse bağlı riskleri ortadan kaldırmayacaktır. Üstelik aşı olanlara da aşının içeriğinde bulunmayan yüksek riskli virüsler bulaşabilir ve kansere neden olabilir.
Rahim ağzı kanserinin temel önlenme yolu kolposkopik muayene ve sürüntü testlerinin düzenli olarak yapılmasıdır. Rahim ağzında görülen sorunlar hızla ve etkin olarak tedavi edilmelidir.
Tarama, Pap test veya rahim ağzında araması ile yapılabilir. Pap test, rahim ağzından alınan sürüntüde kanser hücrelerinin veya kansere dönüşebilecek hücrelerin aranması ile yapılır.
HPV aşıları rahim ağzı kanseri olma riskinizi azaltır. Ancak risk asla sıfır değildir. Bu nedenle rahim ağzı kanseri taraması için smear testlerine devam etmelisiniz.
Yüksek risk taşıyanlarda anal ve ağız, boğaz kanseri tarama yöntemleri tanımlanmış olmakla birlikte pek çok merkezde uygulanamamakta ve rutin taraması bulunmamaktadır.
![]() Bu sayfa düzenlenirken UpToDate Patient Education sayfalarından yararlanılmıştır.
Bu sayfa düzenlenirken UpToDate Patient Education sayfalarından yararlanılmıştır.
The post İnsan Papilloma Virüs (HPV) Aşısı appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Rahim Ağzı Kanseri appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Serviks, rahmin alt kısmıdır. Rahim iç boşluğunu vajinadan ayıran bir yapıdır. Serviks (rahim ağzı) kanseri, HPV (insan siğil virüsü) adı verilen virüsten kaynaklanır ve bu virüs cinsel temas yoluyla bulaşır. Virüsle enfekte olan serviks hücreleri anormalleşip kontrolsüz bir şekilde büyümeye başladığında serviks kanseri oluşur. Düzenli pap smear testi yaparak anormalleşen hücrelere erken tanı ve tedavi mümkündür.
Rahim ağzı (Serviks) kanseri nedir?
Rahim ağzı kanseri, rahim ağzındaki normal hücreler kanser hücrelerine dönüştüğünde ve kontrolden çıktığında ortaya çıkar. Rahim ağzı kanseri erken saptanırsa başarı ile tedavi edilebilir. Serviks, rahmin alt kısmıdır ve rahim boynu olarak da adlandırılır.
Kadınların en çok yakalandığı kanser türlerinden biri olan rahim ağzı kanseri, ülkemizde kadın kanserleri arasında 9. sırada yer alıyor. Her yıl ülkemizde yaklaşık 1500 kadına, rahim ağzı kanseri (serviks kanseri) tanısı konuyor.
HPV bulaşma yolları, belirtileri ve tanı yöntemleri hakkındaki bilgiler büyük önem taşıyor. Düzenli smear testlerini uygulayan ülkelerde rahim ağzı kanseri sıklığı azalır. Rahim ağzı kanseri, günümüzde çok sık rastlanan ve genellikle cinsel temas yoluyla bulaşan HPV (insan siğil virüsü) adlı virüsten kaynaklanan bir hastalıktır.

Kadın iç üreme organları
HPV Serviks Kanseri İlişkisi
Serviks kanseri, HPV adı verilen virüsten kaynaklanır ve cinsel temas yoluyla bulaşır.
HPV son yıllara kadar genellikle cinsel yolla bulaşan hastalıklar grubundaydı. Ancak yapılan araştırmalar, mutasyona uğrayan virüsün sıradan bir ten temasıyla da bulaşabilir hale geldiğini ortaya koydu. Bulaşma tipinin oranını tam olarak bilmesek de; virüsü taşıyan bir kişinin kullandığı tuvaleti kullanmak, tuvalet kullanımı sonrası ellerini yıkamayan biriyle tokalaşmak, aynı eşyayı kullanmak (iç çamaşırı, mayo vs kullanılması) ile de bulaşabilir. Burada en önemli nokta kişinin HPV enfeksiyonunun o an aktif olmasıdır.
Virüsün şimdiye dek 100’den çok çeşidi tanımlanmıştır. Tanımlanan çeşitlerin bazıları insanlarda sıklıkla görülebilir, bazıları genital bölgede siğil olarak kendini gösterir. Bazı durumlarda siğiller makat bölgesinde de görülebilir.
HPV, sıklıkla cinsel yolla bulaşan bir virüs olduğu için cinsel yaşam şekli ile doğrudan ilişkilidir. Erken yaşta başlayan cinsel yaşam, çok eşlilik, HPV için yüksek taşıyıcılık riskine sahip erkek ile ilişki durumlarında, HPV enfeksiyon riski ve ve rahim ağzı kanseri görülme sıklığı artar.
Rahim ağzı enfeksiyonuna neden olan her HPV tipi kansere neden olmaz. Yaklaşık 15 tip virüsün rahim ağzı kanseri ile ilişkisi olduğu biliniyor. Özellikle HPV 16 ve 18 kansere en sık dönüşen tipler. HPV içeren cilt ve vücut sıvıları ile her türlü temas, enfeksiyonun bulaşmasına neden olabiliyor.
Enfekte bireyle cinsel teması olanların yaklaşık 3’te 2’sine virüs bulaşır. Ancak her HPV enfeksiyonunda endişeye gerek yok. HPV enfeksiyonu geçiren kadınların sadece yaklaşık yüzde 10 kadarında kalıcı enfeksiyon gelişir.
Günümüzde koruyucu HPV aşıları kullanılıyor. Yapılan çalışmalar, aşıların da içerdiği tiplerle ilişkili rahim ağzı kanserinin öncül lezyonlarını ve kanseri yüzde 90 oranında engellediği gösteriyor.
Rahim ağzı kanserinin belirtileri nelerdir?
Rahim ağzı kanseri ilerleyene kadar herhangi bir belirti vermeyebilir. Belirtiler ortaya çıktığında, vajinal kanamaya neden olabilir:
- Adet döngüleri arasında kanama
- Cinsel temas sonrası kanama
- Menopoz sonrası kanama
Kanserin çevre yapılara yayılmaya başladığı ilerlemiş evredeki hastalıkta; idrar yapma veya dışkılama zorlukları, bacak ağrısı ve bacaklarda su toplanması gibi durumlar ortaya çıkabilir.
Bu belirtiler kanser dışında başka sebeplerden de kaynaklanabilir. Ancak bu tür vajinal kanamanız olursa doktorunuza muayene olmalısınız.
Rahim ağzı kanseri için bir test var mı?
Kadınlarda rahim ağzı kanseri taraması için bir smear testi (Pap test) kullanılır. İnsan siğil virüsü (HPV) testi de yapılabilir. Çünkü, HPV, rahim ağzı kanserinin temel nedenidir.
Bu testler için spekulum adı verilen bir cihaz kullanarak vajinanızın içine bakılır. Daha sonra için küçük bir fırça ile rahim ağzından sıvı alınır. Patolog, hücrelerin anormal olup olmadığını görmek için bu sıvıya mikroskop ile bakacaktır. HPV testi için ise sıvı, laboratuvarda test edilir. Yaşınıza ve geçmişte yaptırdığınız herhangi bir teste bağlı olarak, sadece Pap testi, sadece HPV testi veya her ikisini birden yapabilir.
Test sonuçları anormal ise, biyopsi adı verilen bir işlem yapılacaktır. Biyopsi sırasında, rahim ağzında anormal görünümlü alandan küçük bir doku parçası çıkarılır. Biyopsi sırasında serviksi daha iyi görmek için kolposkop adı verilen bir mikroskop kullanır.
Bazen rahim ağzında kanser olmayan ancak anormal olan ve kansere dönüşme riski yüksek hücreler bulunur. Bu kanser öncesi hücreler saptanırsa, tedavi gerekebilir. Kansere dönüşmelerini önlemek için o bölüm çıkarabilir. Ya da sık muayenelerle yakından izlenebilir.
Rahim ağzı kanseri evrelemesi nedir?
Kanser evrelemesi, bir kanserin ne kadar yayıldığını bulmanın bir yoludur.
Sizin için doğru tedavi, büyük ölçüde kanserinizin evresine, yaşınıza ve diğer sağlık sorunlarınıza bağlı olacaktır. Tedaviniz, gelecekte hamile kalmak isteyip istemediğinize de bağlıdır.
Rahim ağzı kanseri nasıl tedavi edilir?
Tedavide iki ana yöntemin bulunur. Bunlardan ilki cerrahi tedavi. Bazı özel durumlarda farklılıklar göstermekle birlikte, erken evrede standart olarak uygulanan cerrahi yöntem; rahmin, kanserin yayılması muhtemel çevre yapılar ve lenf bezleriyle beraber çıkartılmasını kapsar. Bu hastaların bir kısmına, cerrahiye ek olarak ameliyat sonrasında tek başına veya kemoterapi ile birlikte ışın tedavisi uygulanması gerekebilir. Diğer tedavi şekli ise; ameliyat yapılmadan hastanın radyoterapi ve sıklıkla eş zamanlı verilen kemoterapi ile tedavi edilmesidir.
- Operasyon. Bazı rahim ağzı kanseri vakaları, kanseri çıkarmak için ameliyatla tedavi edilir. Farklı ameliyat türleri uygulanabilir.
- Radikal histerektomi. Rahim ağzı, rahim ve vajinanın üst kısmının alınması.
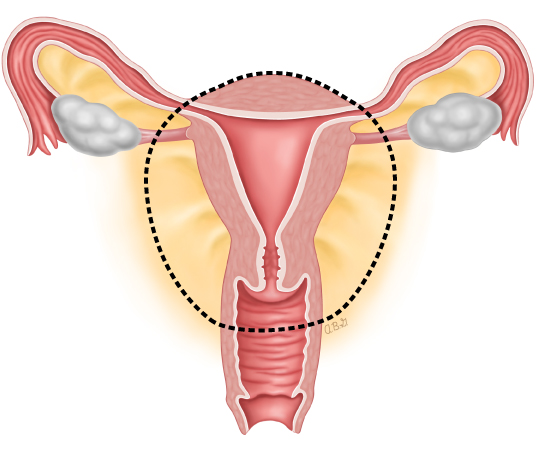
Radikal histerektomi sırasında, rahim ve rahim ağzını, rahim ve rahim ağzı çevresindeki dokunun bir kısmını ve vajinanın bir kısmını çıkarır. Yumurtalıkların alınması her zaman gerekli değildir. Ameliyat genellikle açık cerrahi ile yapılır. Ancak “laparoskopik” olarak da yapılabilir. Laparoskopik histerektomi yapmak için, karna açılan küçük bir delikten küçük bir kamera ve aletler sokulur. Daha sonra vajina yoluyla rahim ve diğer dokuları çıkarır.
-
- Rahim ağzının tamamının veya bir kısmının alınması ancak rahmin yerinde bırakılması. Bu tür ameliyatlar sadece özel durumlarda yapılır.
- Radyoterapi. Radyasyon kanser hücrelerini öldürür.
- Kemoterapi. Kemoterapi, kanser hücrelerini öldüren veya büyümelerini durduran ilaçlar için kullanılan genel bir terimdir. Rahim ağzı kanseri olan kadınlar genellikle radyasyon tedavisi ile birlikte kemoterapi alırlar.
Bir gün hamile kalmak istersem?
Bir gün bebek sahibi olmak istiyorsanız, tedavi görmeden önce doktorunuza bildirmelisiniz. Bazı kadınlar rahim ağzı kanseri tedavisi gördükten sonra bebek sahibi olabilirler.
Histerektomi, radyasyon tedavisi veya bazı kemoterapi gibi bazı tedavi türlerinden sonra bir hamile kalmak mümkün olmaz. Diğer tedavi türlerinden sonra hamile kalınabilir. Ancak hamilelik öncesi 6 ila 12 ay beklemek gerekir.
Tedaviden sonra ne olur?
Tedaviden sonra, kanserin tekrarlayıp tekrarlamadığını görmek için sık sık kontrol edileceksiniz. Takipte genellikle smear testi kullanılır.
Kanser tekrarlar veya yayılırsa ne olur?
Kanser tekrarlar veya yayılırsa, ameliyat olmanız, radyasyon veya kemoterapi görmeniz gerekebilir.
Başka ne yapmalıyım?
Kontrol ve testler konusunda doktorunuzun tüm talimatlarına uymanız önemlidir. Tedavi sırasında yaşadığınız herhangi bir problem hakkında doktorunuzla görüşmelisiniz.
Rahim ağzı kanseri tedavisi, birçok seçim yapmayı gerektirir.
Bir tedavi hakkında ne düşündüğünüzü doktorlarınızla konuşmalısınız. Tedavi seçeneklerinde şunları dikkate almalısınız:
- Bu tedavinin faydaları nelerdir? Daha uzun bir yaşam şansı sağlar mı? Belirtileri azaltacak mı yoksa önleyecek mi?
- Bu tedavinin dezavantajları nelerdir?
- Bu tedaviden başka seçenekler var mı?
- Bu tedaviyi yaptırmazsam ne olur?
Rahim ağzı kanseri önlenebilir mi?
Genellikle önlenebilir. Hemen hemen tüm rahim ağzı kanserine, cinsel yolla bulaşan HPV (insan papilloma virüsü) adı verilen bir virüs neden olur. Günümüzde insanların HPV ile enfekte olmasını önleyen aşılar mevcuttur. Doktorunuza HPV aşısı yaptırmanız gerekip gerekmediğini ve ne zaman yaptırmanız gerektiğini sorun. HPV aşısı, ülkemizde yalnızca kadınlar için ruhsat almıştır. İlk cinsel temastan önce yapılması en yüksek oranda korunmanızı sağlayacaktır. Daha önce cinsel ilişkiniz olmuş olsa da aşı ileride rahim ağzı kanseri olma riskinizi azaltır. Ayrıca, kanser öncesi hücreleri tedavi ederek, onların rahim ağzı kanserine dönüşmesi riskini de azaltabilir.
![]() Bu sayfa düzenlenirken UpToDate Patient Education sayfalarından yararlanılmıştır.
Bu sayfa düzenlenirken UpToDate Patient Education sayfalarından yararlanılmıştır.
The post Rahim Ağzı Kanseri appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Serviks Kanseri Tedavisi appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Serviks kanseri için tedavi seçenekleri kanserin evresine dayanmaktadır. Erken evrelerde yakalanan serviks kanserinin tedavisi göreceli olarak kolaydır. Tedaviye türü; kanserin evresine, yaşınıza ve sağlığınıza, sizin ve doktorunuzun tercihlerine bağlıdır.
Erken evre rahim ağzı kanserleri için en yaygın tedavi radikal histerektomidir (serviks, rahim ve parametrium adı verilen çevre dokuların cerrahi olarak çıkarılması). Alternatif, genellikle kemoterapi ile birlikte verilen radyoterapidir (RT). Çok erken evre serviks kanseri olan bazı kadınlar servikal konizasyon veya basit histerektomi ile tedavi edilebilir. Basit bir histerektomi için serviks ve uterus çıkarılır, ancak çevreleyen dokular alınmaz. Bu, miyom gibi rahimle ilgili iyi huylu problemler için yapılan ameliyatın aynısıdır.
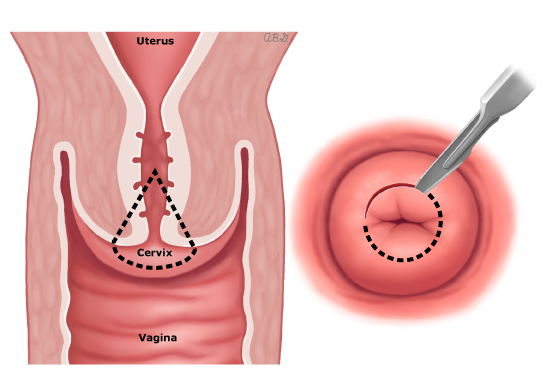
Servikal konizasyon, serviksin koni şeklindeki bir bölümünün cerrahi olarak çıkarılmasıdır. Bu, rahim ağzı kanserini teşhis etmek veya kanserli bölgeyi çıkararak çok erken evredeki rahim ağzı kanserini tedavi etmek için yapılabilir.
İşlem vajina yoluyla, genellikle ameliyathanede, genel veya bölgesel anestezi ile gerçekleştirilir.
Histerektomi veya pelvik RT yaptıktan sonra hamile kalmak mümkün değildir. Erken evre rahim ağzı kanseri olan kadınlarda bazen daha az agresif bir tedavi (servikal konizasyon yapılabilir. Konizasyon sonrası gebelik mümkündür.
Erken evre rahim ağzı kanserinde ameliyata ek olarak adjuvan (ilave) tedavi gerekebilir. Bu, radyoterapi ve kemoterapi olabilir. Adjuvan tedavi, ameliyat sırasında çıkarılan kanserin ameliyattan sonra nüks riski yüksekse verilir. Risk faktörleri, büyük veya derin invaziv bir tümör, kan damarlarında, lenf damarlarında, çevre dokularda (parametria), dokunun kenarlarında veya lenf düğümlerinde bulunan kanserli hücreler olabilir.
Cerrahi
Erken evre serviks kanseri olan hastalar radikal histerektomi (rahim ve rahim ağzının çevre doku ile birlikte çıkarılması) ile cerrahi olarak tedavi edilebilir. Serviks kanserinin yayılımına bağlı olarak değişik histerektomi tipleri önerilebilir. Cerrahi operasyon, klasik açık ameliyat ya da laparoskopi veya robotik cerrahi gibi en az invaziv yöntemler kullanılarak yapılabilir. Ameliyat şeklinin seçimi, cerrahın deneyimi ve tercihi, kanserin boyutu ve sizin anotomik yapınız gibi bir çok faktöre bağlı olarak yapılır. Bu kararı doktorunuzla ayrıntılı olarak tartışmalısınız.
Cerrahi Seçenekler
Serviks üzerindeki herhangi bir cerrahi gelecekteki gebelikleriniz için risk taşımaktadır. Ek olarak serviksin ya da uterusun bir parçasını korumak kanserin nüksetme riskini artırır. Her hasta için bireysel durumları değerlendirilerek onun için doğru olan cerrahi prosedürün seçiminde karar vermek için iyi bilgilendirme yapılmalıdır.
Kriyocerrahi. Bu yöntemde, küçük bir metal plaka donma derecelerine kadar soğutulur ve daha sonra anormal hücrelerin bulunduğu alana yerleştirilerek anormal hücreler yok edilir.
Lazer cerrahi. Anormal hücreleri yakıp yok etmek için lazer kullanılır.
LEEP (Elektrocerrahi Lupla Eksizyon İşlemi). Halen en çok kullanılan basit bir tedavi yöntemi olup, anormal hücreleri yok etmek için ısıtılmış bir ince tel halka kullanılır.
Servikal konizasyon. Bu ameliyatta serviks koni şeklinde çıkarılır. Kanserin ne kadar ilerlediğini belirlemek ya da çok erken kanserleri ve kanser öncesi servikal değişiklikleri tedavi etmede kullanılabilir.
Radikal trakelektomi. Bu ameliyatta erken evre serviks kanseri olan hastalarda serviks ve etrafındaki dokular çıkarılır ancak olası gelecek gebelik için rahim yerinde bırakılır.
Basit Histerektomi. Bu ameliyatta sadece serviks ve uterus çıkarılır. Bu prosedür sadece mikroskopik olarak belirlenebilen çok erken evre serviks kanserli hastalar için uygundur.
Radikal Histerektomi ve lenf nodu değerlendirmesi. Bu ameliyatta rahim, serviks , vajinanın bir kısmı ve parametrium adı verilen serviks etrafındaki bağ dokuları ile birlikte çıkarılır. Rahim ağzı kanseri için radikal histerektomi sırasında yumurtalıkların mutlaka alınması gerekmez; bu karar yaşınıza ve diğer faktörlere bağlıdır.

Radikal histerektomi sırasında, rahim ve rahim ağzını, rahim ve rahim ağzı çevresindeki dokunun bir kısmını ve vajinanın bir kısmını çıkarır. Yumurtalıkların alınması her zaman gerekli değildir. Ameliyat genellikle açık cerrahi ile yapılır. Ancak “laparoskopik” olarak da yapılabilir. Laparoskopik histerektomi yapmak için, karna açılan küçük bir delikten küçük bir kamera ve aletler sokulur. Daha sonra vajina yoluyla rahim ve diğer dokuları çıkarır.
Radikal histerektomi sırasında, kanserin yayılmasını kontrol etmek için pelvisteki ve bazen de karındaki daha yüksek lenf düğümleri çıkarılır ve değerlendirilir. Lenf nodu diseksiyonu kanserin lenf noduyla serviks dışına yayılım gösterip göstermediğini anlamamızı sağlar. Lenf kanalları, lenf sıvısını lenf düğümlerine boşaltarak organlar için kanalizasyon sistemi görevini üstlenir.
4 santimden küçük tümörü olan serviks kanserli hastalarda uygulanılan en sık prosedürdür. Histerektomi, karında bir kesi (laparotomi) veya birkaç küçük kesi (minimal invaziv) yoluyla yapılabilir. Rahim ağzı kanseri tedavisinde, laparotomi minimal invaziv yaklaşımdan daha iyi sonuç verir. Tümör çapı küçük (<2 cm) ise minimal invaziv bir yaklaşım düşünülebilir.
Ameliyat yaklaşık üç saat sürer. Çoğu kadın ameliyattan sonra bir ila iki gün hastanede kalır. Rzadikal histerektomi sonrası 7 ila 10 gün boyunca mesane sondası kullanılır. Radikal histerektomi, basit histerektomiye göre daha komplike ve kapsamlı bir prosedürdür.
Radyoterapi
Bu işlem yüksek enerjili X ışınları kullanılarak kanserli alanların bölgesel olarak tedavi edilmesidir. Kanser diğer dokulara yayılmışsa (invaziv kanser) veya tedavi edildikten sonra yinelenmişse (rekürren kanser) radyoterapi önerilebilir. Erken evre kanserlerde de kür (kanserli dokunun tamamen ortadan kaldırılması) sağlamak için kullanılabilir.
Kanserin evresine bağlı olarak radyoterapi, dışarıdan (vücut dışından makine kullanarak), içeriden (kanser içine ya da yakınına direk radyasyon vermeye yarayan bir mekanizma kullanarak) ya da ikisi birlikte uygulanabilir.
- Brakiterapi (BT). Birkaç gün boyunca aralıklı veya sürekli olarak vajina ve uterusa geçici olarak yerleştirilen bir cihazla verilir. Bazen tedavi hastanede yapılırken bazı durumlarda ofis ortamında verilebilir.
- Dışarıdan Işın Radyoterapi (EBRT). Işın kaynağı vücut dışındadır. Tedavi edilecek alan (radyasyon alanı) sağlıklı dokuya yönlendirilen radyasyon miktarını sınırlamak için dikkatlice tasarlanır. Beş ila altı hafta boyunca vücudunuz her gün aynı şekilde röntgen cihazına yerleştirilir ve radyasyon alanı her gün (röntgen çekmeye benzer şekilde) birkaç saniye ışın verilir. Bu tedavi hastaneye yatırılmadan yapılır ve genellikle tedavi sırasında normal günlük işlerinize devam edebilirsiniz.
Radyoterapi, bağırsak veya mesane işlevi üzerinde yan etki (örneğin, sık idrara çıkma) yapabileceği gibi, ağrılı cinsel ilişkiye yol açan vajinal daralma veya menopoza yol açabilir. Vajinal daralmayı önlemek için vajinal dilatör kullanmanız önerilebilir.
Kemoterapi
İnvaziv veya rekürren kanseri tedavi etmenin başka bir yolu olan kemoterapide kanser hücrelerini yok etmek için ilaçlar kullanılır. Hastalığın yayılımına göre ilaçlar ağız yoluyla ya da kas içi veya damar içine enjekte edilerek dolaşım sistemine verilir ve böylece vücuttaki kanserli bölgeye giderek etki gösterir. Organ içine ya da vücut boşluklarına verilerek bölgesel olarak uygulanabilir.
Kemoradyasyon. Rahim ağzı kanseri için EBRT uygulanırken radyoterapiye kemoterapi eklenir. Kemoterapi, radyoterapinin rahim ağzı kanseri üzerindeki etkisini artırır. Kemoterapi ilaçları bu şekilde kullanıldığında radyasyon duyarlılaştırıcılar olarak adlandırılırlar.
Kemoterapi ilaçları, kanser hücrelerinin büyümesini durduran veya yavaşlatan ilaçlardır. Kemoterapi EBRT sırasında haftada bir damardan verilir.
![]() Bu sayfa düzenlenirken UpToDate Patient Education sayfalarından yararlanılmıştır.
Bu sayfa düzenlenirken UpToDate Patient Education sayfalarından yararlanılmıştır.
The post Serviks Kanseri Tedavisi appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Serviks Kanseri Evreleri appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Rahim ağzı kanseri teşhisi konulduktan sonraki adım evreyi belirlemektir. Evreleme, bir kanserin yayılmasını tanımlamak için kullanılır.
Cerrahi veya klinik evreleme, kanserin tedavi şekli ve gidişatını belirler. Serviks kanserinin evrelemesi klinik olarak yapılır.
Rahim ağzı kanseri, fizik muayene ve görüntüleme tetkiklerinin sonuçlarına göre evrelenir. Evreleme süreci, serviks, vajina, uterus ve yumurtalıkların tam bir muayenesi ile başlar. Genellikle rektal muayene de yapılır. Kanserin bu bölgelere yayılıp yayılmadığını görmek için mesanenizin (sistoskopi) veya rektumunuzun (anoskopi) içine bakmak için başka prosedürler de yapılabilir. Kanserin pelvis dışına veya diğer organlara yayılıp yayılmadığını tespit etmek için bilgisayarlı tomografi (BT) taraması, pozitron emisyon tomografisi (PET) taraması veya manyetik rezonans görüntüleme (MRI) yaptırmanız gerekebilir.
Rahim ağzı kanserinin evresi şunlara göre belirlenir:
- Kanserin boyutu
- Kanserin rahim ağzını çevreleyen dokuyu ne kadar derinden istila ettiği
- Vajina, pelvis, mesane, rektum veya lokal lenf düğümlerinde kanser varlığı
- Uzak organlara yayılmış kanser varlığı (örn. karaciğer, akciğerler veya kemik)
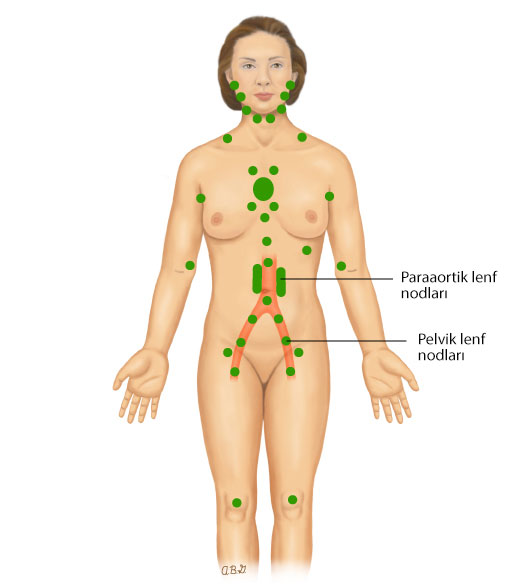
Yeşil noktalar, vücutta bulunan lenf düğümlerinin yerini gösterir.
Rahim ağzı kanserinin yayılıp yayılmadığını ve nereye yayıldığını görmek için ek tetkikler yapılabilir.
Serviks kanseri evrelemesi
Serviks kanseri için evreleme aşağıdaki gibidir:
- Evre 0: Anormal hücreler serviksin en iç tabakasında sınırlıdır, karsinoma insutu olarakta adlandırılmaktadır.
- Evre I: Kanser hala servikste sınırlı
- IA Sadece biyopsi ile görülebilen servikse sınırlı mikroskopik kanser
- IB Muayene esnasında çıplak gözle görülebilen kanser
- IB1 4 cm’den daha küçük kanser
- IB2 4 cm’den daha büyük kanser
- Evre II: Serviks dışına yayılarak serviksin yakınındaki yumuşak dokuya ya da vajina kubbesine yayılmış kanser.
- IIA Kanser serviksin dışına vajenin üst üçte iki bölümüne yayılmıştır ancak rahim çevresindeki dokulara yayılmamıştır.
- IIB Kanser serviksin dışına vajenin üst üçte iki bölümüne ve rahim çevresindeki dokulara yayılmıştır.
- Evre III: Kanser serviksin dışına yayılarak, pelvik yan duvarları tutmuş ya da, ayaklarda şişmeye neden olmuş yada idrar torbasına idrar akışını bloke etmiş ya da alt vajinajı tutmuş.
- IIIA Kanser vajenin alt bölümüne yayılmış ancak pelvik duvara yayılmamıştır.
- IIIB Kanser pelvik duvara yayılmış veya böbreklerin mesaneye bağlandığı tüpler olan üreterleri bloke etmiştir.
- Evre IV: Kanser serviks ya da yukarıda bahsi geçen herhangi bir bölgenin dışına yayılarak idrar torbası, rektum ya da karaciğer ve akciğer gibi uzak organ yayılımı yapmış
Rahim Ağzı Kanserinin Yayılması
- Doku Yoluyla: Kanser direkt olarak çevre dokulara yayılabilir.
- Lenfatikler Yoluyla: Tümör lenf damarlarına geçerek lenfatik sisteme yayılabilir.
- Kan Yoluyla: Kanser vücuttaki küçük damarlara geçerek kan yoluyla vücudun başka bölgelerine yayılabilir.
Rekürren Serviks Kanseri
Kanserin tedavi edildikten sonra serviks ya da vücudun başka bir yerinde yeniden ortaya çıkmasıdır.
![]() Bu sayfa düzenlenirken UpToDate Patient Education sayfalarından yararlanılmıştır.
Bu sayfa düzenlenirken UpToDate Patient Education sayfalarından yararlanılmıştır.
The post Serviks Kanseri Evreleri appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Serviks Kanserinde Doktor Kontrolü appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Aileniz ve sağlık ekibinizle açık ve dürüst bir şekilde konuşmalısınız. Serviks kanseri için ilk randevunuzda, moral desteği ve bütün soruları hatırlayabilmek ya da notlar alabilmek için bir arkadaşınızı ya da akrabanızı yanınızda getirmek isteyebilirsiniz.
Ayrıca getirmeniz gereken diğer şeyler:
- Daha önce yapılmış tetkiklerin raporları,
- En son yapılan biyopsi ya da Pap smear sonucu
- Ultrason, BT, MR gibi radyolojik tetkik sonuçları
- Daha önce göründüğünüz doktor ya da sağlık sunucularının kayıtları ya da notları
- Şu anda almakta olduğunuz destek ya da tıbbi tedavi listesi
- Jinekolojik ve doğumsal hikayeyi de içeren almış olduğunuz güncel tıbbi ve cerrahi tedavi listesi
- Kanser öyküsü olan aile bireylerini de içeren aile öyküsü
- Jinekoloğunuza soracağınız soruların listesi
- Sağlık sigortası bilgileriniz
Doktorunuz, yeniden değerlendirme ya da başka bir patoloğun fikrini almak için patoloji slaytlarını veya radyolojik görüntüleme yöntemlerinin CD kopyasını sizden isteyebilir.
Tedavi Şeklini Belirlemede Hangi Testler Uygulanmalı?
İlk adım serviks kanseri teşhisini doğrulamak ve hangi evrede olduğunu belirlemektir. Serviks kanseri teşhisi patoloğun mikroskopta değerlenirebilmesi için serviksten biyopsi almayı gerektirir. Bu biyopsi muayenehane şartlarında ya da ameliyathane şartlarında yapılabilir. Doktorunuz sizin için hangi seçeneğin en uygun olacağını değerlendirecektir. Serviks kanseri evrelemesi, kanserin vücuttaki yayılımını ve serviks dışındaki bir vücut kısmına sıçrama olup olmadığını tanımlamanın standardize edilmiş bir yoludur. Serviks kanseri evrelemesi radyolojik çalışma ve olası diğer tanısal testlere ek olarak pelvik ve rektal muayeneye dayanır. Jinekoloğunuz kanser evresine, mevcut sağlık durumunuza ve eğer uygunsa çocuk isteğinize bağlı olarak tedavi önerecektir.
Ek Testler
Serviks kanserinde evreyi belirlemek için ileri tetkikler gerekebilir. Konsültasyon esnasında jinekolojik onkoloğunuz ek testler isteyebilir.
Serviks kanseri tanısal çalışması sırasında en sık istenen test ve prosedürler:
Rektovajinal muayene
Makad ve vajinal bölgenin aynı anda muayene edildiği, muayenehane koşullarında yapılabilen basit bir pelvik muayene şeklidir. Doktorunuzun serviks kanserinin serviksi geçen yayılımı olup olmadığını anlamasına yardımcı olur.
BT veya BAT taraması
Ayrıca bilgisayarlı tomografi ya da bilgisayarlı aksiyal tomografi olarak da adlandırılır. BT taraması yapılması için radyoopak bir maddenin içilmesi yada damardan enjekte edilmesi gerekmektedir. Bu madde x ışınınında organların daha iyi görüntülenmesini sağlar.
MRG (Manyetik Rezonans Görüntüleme) taraması
Bazen NMRG (Nükleer Manyetik Rezonans Görüntüleme) olarak da adlandırılır. Bu prosedür vücuttaki bölgeleri görüntülemede manyetik radyo dalgaları ve bilgisayar kullanır.
PET (Pozitrom Emisyon Tomografi) taraması
Bu prosedürde damar içine radyoaktif glukoz enjekte edilir. PET’te, glukozun yüksek oranda kullanıldığı vücut bölgeleri belirlenir. PET görüntülerinde kanser hücreleri daha parlak görünür çünkü kanser hücreleri normal hücrelerden daha aktiftir ve daha çok glukoz kullanır.
Sistoskopi
İnce bir kamera yardımıyla idrar torbasının içini değerlendirmek üzere yapılan, ayaktan yapılan bir prosedür. Eğer kanserin idrar torbasına yayıldığı ya da böbrek ile idrar torbası arasındaki israr akışında bir tıkanıklık şüphesi varsa doktorunuz bu testi önerecektir. Sistoskopi kullanılarak biyopsi de alınabilmektedir.
Proktoskopi
Anal ve rektal kanalı görmeye yarayan ve ince bir kamera kullanılan başka bir ayaktan yapılan testtir. Doktorunuz eğer klinik muayenede kanserin büyümesinin servikstenrektal kanal içine doğru olduğunu düşünürse bu testi önerecektir.
Anestezi altında muayene
Doktorunuzun daha derinlemesine bir muayene yapabilmesi için anestezist tarafından damardan uygulanan sakinleştirme işlemi eşliğinde yapılan bir prosedürdür. Eğer rektal muayene sizin için çok ağrılı ise ve doktorunuz evrelemeyi daha iyi değerlendirmek istiyorsa bu yöntemi önerecektir. Genellikle bu test sistoskopi, proktoskopi ve tümör biyopsisi ile aynı seansta yapılmaktadır.
Kanserin meme ya da akciğerlere yayılımını belirlemek için akciğer filmleri.
Kan sayımı, böbrek fonksiyonlarını ve ilişkili organların fonksiyonlarını değerlendiren kan testleri.
The post Serviks Kanserinde Doktor Kontrolü appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Serviks Kanseri Belirtileri appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Serviks kanserinin erken evrelerinde tipik olarak belirti yoktur. En erken bulgu muhtemelen rutin jinekolojik muayene esnasında saptanan anormal Pap smear sonucu olacaktır. Serviks kanseri oldukça yavaş gelişir, böylece belirtisiz dönem yıllar sürebilir. Pap smearda anormal hücrelerin tespit edildiği evre yüzde yüz tedavi edilebilir evredir.
Serviks kanserini geliştirme riskini azaltmada en etkin yol düzenli taramadır. Taramayla birlikte yeni aşılar bu riski daha fazla azaltacaktır. Serviks kanseri kalıtsal değildir. Bilim adamları ana nedenin Human Papilloma Virus (HPV) olduğunu kanıtlamıştır. Her kadın risk altındadır. Kadınların yaklaşık % 80’i yaşamlarının bir anında serviks kanserine neden olabilen bir virüsle enfekte olacaktır.
Serviks kanserine evrimleşebilen bir virüsle enfekte olmanın yaşı yoktur. Kırk beş yaş altı kadınlarda en sık görülen kanser türü serviks kanseridir. Sağlıklı yaşam tarzı enfeksiyonlarla savaşmanıza yardımcı olabilmesine rağmen, virüse yakalanmanızı engellemeyecektir. Aşılanmayla birlikte düzenli Pap-smear testi taraması en iyi korunma yoludur.
Risk altında olmanız için yalnızca bir partneriniz olması bile yeterli. Birden fazla partnere sahip olmanız gerekmiyor. Kondomlar enfeksiyon riskini azaltabilmesine rağmen virüs genital derilerin teması yoluyla da yayılabilmektedir.
İlerlemiş serviks kanserleri genel olarak en sık düzenli Pap smear testi yaptırmayan ya da anormal Pap smear sonucu alıp takiplere devam etmemiş kadınlarda görülür.
Serviks kanserinde belirtiler
- Adet arası kanama, cinsel ilişki sonrası kanama ya da menopoz sonrası kanama gibi anormal vajinal kanama. Bununla birlikte anormal vajinal kanamaya başka durumlar da yol açabilir.
- Cinsel temas sonrası kanlı akıntı
- Sulu, pembe, soluk ve devamlı olan vajinal akıntı
- Normalden daha fazla kanama olan ve daha uzun süren adet dönemleri
- Mesane, barsaklar, akciğerler ya da karaciğere yayılmış çok ileri düzeydeki serviks kanseri vakaları aşağıdaki belirtileri gösterecektir:
- Sırt ağrısı
- Kemik ağrısı ve kırıklar
- Yorgunluk, bitkinlik
- Vajinadan idrar ve dışkı kaçağı
- Bacak ağrısı
- İştah kaybı
- Pelvik ağrı
- Şişmiş ayaklar
- Kilo kaybı
Bu doküman hastalar için serviks kanseri ile ilgili güncel bilimsel veri ve uzman görüşlerini özetleyen yardımcı bir kaynak olarak tasarlanmıştır. Tedavi seçenekleri, bütün dünyada bölgesel kaynaklar ve bireysel ihtiyaç ve riskler göz önünde bulundurularak şekillenir.
The post Serviks Kanseri Belirtileri appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Serviks Kanseri Tipleri appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Serviks kanserinin iki ana tipi vardır.
Serviks kanserinin tipleri
Serviks kanserinin başlıca iki ana tipi vardır:
Skuamoz hücreli karsinom
Skuamoz hücreli karsinom genellikle serviksin dış yüzeyinde bulunan skuamöz hücreli epitelyum hücrelerinden köken alır. Düzenli aralıklarla Pap-smear testinden geçen ve olası tedavilere uyan kadınların çoğu, başlıca HPV tip 18 ve tip 16’nın neden olduğu serviks kanserine karşı iyi bir korunma sağladıklarından emin olacaktır.
Adenokarsinom
Daha nadir olan göreceli agresif serviks kanseri tipidir. Tipik olarak serviksin üst seviyelerinde lokalize olmuş glandüler hücrelerden köken alır ki bu durum rutin tarama metodlarıyla teşhis edilebilmesini güçleştirmektedir. Adenokarsinomlar serviksin iç yüzeyinde oluşmaktadır. PAP testleri serviksin dış yüzeyindeki hücre örneklerini kullanmaktadır. Bu nedenle adenokarsinom tanısı konduğunda, kanserin daha ileri evrede olma potansiyeli mevcuttur. Özellikle genç kadınlarda HPV’nin kansere neden olan 16, 18, 45 ve 31 gibi tipleriyle daha fazla adenokarsinom oluşmaktadır.
The post Serviks Kanseri Tipleri appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Serviks Kanseri appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Serviks kanseri dünyada kadınlar arasında kanser ilişkili ölümlerin en sık nedenlerinden biridir. Her yıl 493.000 yeni rahim ağzı kanseri tanısı konurken, 274.000 kişi rahim ağzı kanserinden ölüyor. Oysa, rahim ağzı kanseri tedavi edilebilir. Erken evrelerde bulunur ve tedavi edilirse sonuçları mükemmel olacaktır.
Dünya ölçeğinde 45 yaş altı kadınlarda en sık görülen 2. kanser türü, meme ve akciğer kanserinden sonra kanserden ölümlerin önde gelen 3. nedenidir. Dünya çapında 2 dakikada bir, bir kadın serviks kanserinden ölmektedir.
Serviks kanseri Türkiye’de en sık görülen 8. kanser türüdür. T.C. Sağlık Bakanlığı Kanser Dairesi verilerine göre 2008 yılında serviks kanserinin görülme sıklığı yüz binde 4.1’dir. Yine Globacan (WHO) verilerine göre 2008 yılında Türkiye’de 1443 kadının serviks kanseri teşhisi aldığı ve 556 kadının serviks kanserinden öldüğü tahmin edilmektedir.
Tarama programları, serviks kanserinin azalmasında önemli bir etkiye sahip olmasına rağmen hala kadınlarda serviks kanseri nedeniyle ölümler oluyor. Rahim ağzı kanseri ölümlerinin %80’i, düzenli tarama programı uygulanmayan ülkelerde görülmektedir.
Önleme
Erken dönemde yakalanmış serviks kanserli kadınların tanı konduktan sonraki 5 yıllık sağ kalımları %92 gibi yüksek düzeylerdedir. Serviks kanseri sonuçlarındaki gelişmenin ana sebebi kanser öncesi hücrelerin erken teşhisini sağlayan Pap smear testidir. Serviks kanseri, yaklaşık %20 oranda 65 yaş üzeri kadınlarda teşhis edilmesine rağmen kadınları daha çok 30’lu 40’lı ve 50’li yaşlarda etkileyecektir.
Rahim ağzı kanserinin taraması için temel yöntemler kolposkopi ve smear testleridir. Kolposkopi, rahim ağzının mikroskop ile incelenmesi ve hücrelerin kontrolsüzce çoğalma eğiliminde olduğunun saptanmasıdır. Smear testi ise rahim ağzına sürtülen bir fırça ile düşen hücrelerin incelenmesi ve kanser hücresi aranmasına yönelik bir işlemdir. Ülkemizde kanser taraması için sürüntü testi yeterince yapılmakla birlikte kolposkopi hakettiği yeri bulamamıştır.
Smear (sürüntü) testi sonucunda virüs bulaşmış olan hücreler tipik özellikler gösterir. Bu hücrelere koilositler denir. Sürüntü testinde koilositoz görülmesi HPV bulaşmasını gösterir. Hücrelerin bozulması ile atipik görünümlü hücreler oluşur. Bu, sürüntü raporunda ASC olarak adlandırılır. Bazen bu atipik görüntünün nedeni HPV enfeksiyonu olmayabilir. Bunlara ASC-US denir. Çoğalan hücrelerin yapısal özellikler kanser hücrelerine uymaya başladıkça servikal intraepitelial neoplazi (CIN) denilen sonuçlar alınmaya başlanır. Bir sürüntüde CIN bulunması, gelecek 15 yıllık süreç içinde %10 oranında kanser görüleceğini gösterir.
Yapılan 100 sürüntü testinin ortalama 2’sinde düzenli olarak izlemeyi gerektiren sonuçlar alınır. Üretken çağdaki her kadının yılda bir kez kolposkopik muayene ve sürüntü testinden geçmesi, rahim ağzı kanserinden kaynaklanan sorunlar yaşamamasını sağlayacaktır.
The post Serviks Kanseri appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post Cinsel İlişki Sonrası Vajinal Kanama appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>Adetli olmadığınız ve adet olmayı beklemediğiniz halde cinsel ilişki sonrasında vajinal kanama sık görülen bir belirtidir. Vajinal kanama denince, kadın üreme organları ve idrar yollarından gelip vajinadan boşalan kanamaların hepsi akla gelir. Genellikle vajinal kanama olarak adlandırılsa da, genç kadınlarda en iyi huylu kanama serviksten gelir.
Cinsel ilişki sonrası vajinal kanama sıklıkla gençlerde görülür. Menopoz sonrasında ilişkiyi takip eden kanama görülme olasılığı azdır ve görülürse muhakkak doktor muayenesine gidilmelidir.
Cinsel İlişki Sonrasında Vajinal Kanama Nedenleri
Genç kadınlarda cinsel ilişki sonrası görülen kanamalarda öncelikle rahim ağzı (serviks) ile ilgili sorunlar akla gelir. Rahim ağzı tamamen sağlıklı olsa bile cinsel ilişki sırasında oluşan travma rahim ağzından kanama gelmesine neden olabilir. Serviksin (rahim ağzı) inflamasyonu (enfeksiyonu) veya çok da tehlikeli olmayan daha pek çok hastalığında ilişki sonrası kanamaya rastlanabilir. Cinsel temas sonrasında gelen kanama bazen de cinsel yolla bulaşan hastalıklardan kaynaklanmış olabilir.
Menopoz sonrası dönemdeki kadınlarda cinsel ilişki sonrasında kanama olması yalnız rahim ağzı değil, idrar kanalı (üretra) dış ağzı, veya vajina girişinde küçük dudaklardan kaynaklanabilir.
- Plasenta previa
- Servikal ektropion: Rahim ağzı kanalının iç yüzeyindeki epitelin dış yüzeye doğru dönmesi.
- Servikal polip: Rahim ağzının kanser olmayan tümörleri
- Rahim ağzı kanseri
- Servisit
- Cinsel temas sırasında oluşan travma
- Cinsel temas öncesinde yeterli uyarılmamaya bağlı olarak ortaya çıkan kuruluk
- Genital uçuk (herpes) veya sifilis (frengi) gibi cinsel yolla bulaşan hastalıkların neden olduğu yaralar.
- Rahim iç tabakasının cinsel temas sırasında zedelenmesi. Özellikle doğum kontrol hapı kullanan kadınlarda daha sık görülür.
- Endometriyal kanser (rahim kanseri)
- Normal adet kanamasının başlama veya bitiş günlerindeki cinsel temas
- Cinsel tacize bağlı travma
- Vajinal atrofi. Sıklıkla menopoz sonrası ortaya çıkan vajina cildi incelmesi. Menopozun genitoüriner sendromu
- Vajinal kuruluk
- Yetersiz ön sevişme ve ıslanamama
- Cinsel istismardan kaynaklanan travma
- Cinsel ilişki sırasında tahriş
- Vajinit
- vajinal kanser
- Genital herpes veya sifiliz gibi cinsel yolla bulaşan enfeksiyonlardan kaynaklanan genital yaralar
- Pelvik inflamatuar hastalık (PID)
Eğer genç iseniz ve tek bir defa cinsel ilişki sonrası kanama belirtisi olmuş ve tekrarlamamış ise çok fazla endişelenmeye gerek yok. Aslında cinsel temas sonrası kanama, rahim ağzı (serviks) kanseri belirtisidir. Ancak smear (sürüntü) testi normal bulunmuşsa kanamanın altında iyi huylu nedenleri araştırmak daha iyi olur.
Menopoz sonrası yaşlarda vajinal kanama her zaman önemlidir. Mutlaka kontrol edilmeli ve nedeni saptanmalıdır. Menopoz sonrası yaşlarda cinsel temas sonrası kanamanın en önemli nedenleri atrofik vajinit (vajina cildi incelmesi) veya vajinal kurulukla ilgili diğer durumlardır. Ancak nadiren de olsa daha ciddi sorunların belirtisi olabilir.
Hangi Durumlarda Muayene Olmalısınız
Eğer genç yaşlarda iseniz, rutin smear taraması sonuçlarınız iyi çıkıyor ve cinsel yolla bulaşan bir hastalığınız olmadığını biliyorsanız nadiren olan cinsel temas sonrası kanamaları çok önemsemeyebilirsiniz. Ancak smear yapılmamış ise, cinsel yolla bulaşan hastalık olasılığınız varsa veya cinsel temas sonrası kanama birden fazla defa yaşandıysa muayene olmanız gerekir.
Menopoz sonrası yaşlarda iseniz her tür vajinal kanamada muhakkak doktor muayenesine gitmelisiniz. Doktorunuz, vajinal kanamanın ciddi bir sorundan kaynaklanmadığını söyleyene kadar işin peşini bırakmamalısınız.
The post Cinsel İlişki Sonrası Vajinal Kanama appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>The post HPV Virüsü Bulaştıktan Sonra Vücutta Olanlar appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>HPV (İnsan Siğil Virüsü) virüsünün bulaşması, farklı hastalıklar ortaya çıkarabilir. Örneğin virüs hiç bir sorun yaratmadan vücuttan temizlenebilir. Hiç bir sorun yaratmamasına karşın yıllarca virüs taşıyıcısı olmak mümkündür. Dış cinsel organda siğiller oluşmasına neden olabilir. Bu siğiller iyileşebileceği gibi defalarca tekrarlayabilir. Rahim ağzı kanseri oluşabilir.
HPV virüsü ile karşılaştığınızda bulaşması için cildin derin tabakalarına girmesi gerekir. Özellikle rahim ağzı ve anüs cildi bu virüsün girebileceği kadar hassastır.
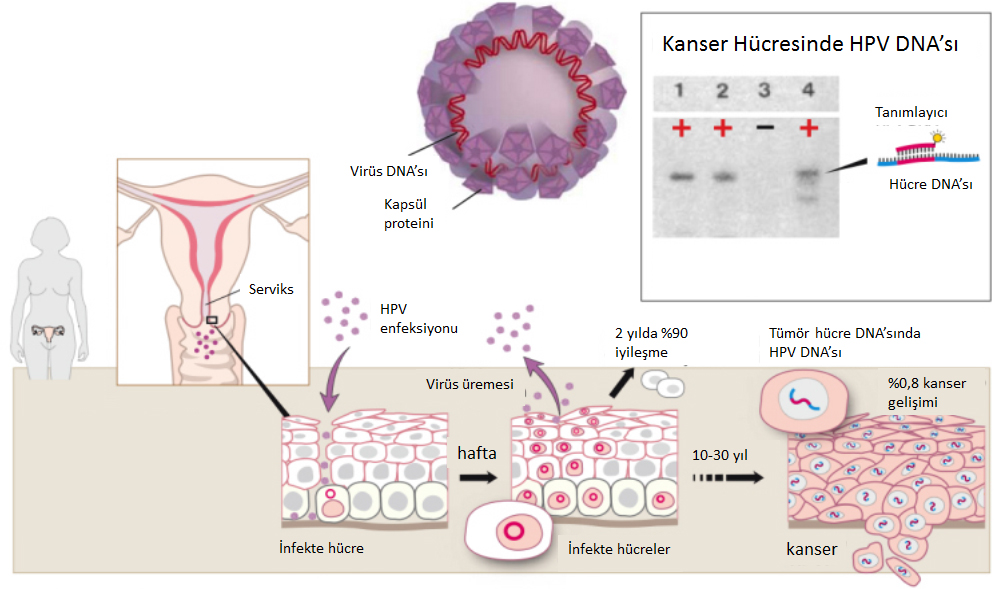
HPVnin bulaşma ve rahim ağzı kanserine neden olması
HPV virüsünün bulaşmasından itibaren üç aşama geçilir;
Gizli evre
Bu evre 3 hafta ile 8 ay arasında değişebilir. Bulaşan HPV, vajina cildi hücrelerinin içinde saklanmıştır. Bu dönemde bulaşan kişide hiç bir belirti olmadığı gibi smear, kolposkopi ve muayenede de hiç bir şey saptanamaz.
Klinik öncesi evre
Bu evrede virüs ve virüs bulaşan hücreler çoğalmaya başlamıştır. Muayenede hiç bir şey saptanamamakla birlikte kolposkopi ve smearde belirtiler bulunur.
Klinik evre
Bu evrede çoğalan hücreler arttığından siğil (kondilom) veya kanser bulunmaktadır.
Cilde bulaşan virüs, kılıfını terk ederek genetik materyeli olan DNA’sını yalnız bırakır. Çıplak kalan DNA, cilt hücrelerinin çekirdeğindeki insan DNA’sına eklenir. Artık hücrelerimiz kendi işlerinin dışında virüsün istediği bazı işleri de yapmakta, hücrelerimiz çoğalırken yeni oluşan hücreler de virüs DNA’sını içermektedir. Zaman zaman çoğalan virüs DNA’sı kendisine yeni bir kılıf oluşturup içinde bulunduğu hücreyi öldürerek binlerce virüsü yayar. Hücrenin DNA’sına giren virüs DNA’sı, hücrenin metabolizmasını etkiler. Sağlıklı hücreler, çoğalmalarını sınırlamak için p53 adlı bir madde üretirken virüs almış olan hücreler bu maddeyi üretemez. Hücreler kontrolsüzce çoğalır. Siğil ve kanser riski başlar.
Virüsün vücuda alınmasından sonra vücut HPV’ye karşı bağışıklık sıvıları üretmeye başlar. Ancak virüs hücre içine gizlendiğinden bu bağışıklık çok güçlü değildir. Bu bağışıklık sıvıları bir yıl içinde %70, iki yıl içinde %80 oranında virüslerin vücuttan temizlenmesini sağlar. Geri kalan %20 virüsü ömür boyu taşır ve bulaştırırlar. Kanser açısından yüksek riskli olanların vücudu terk etme süreleri ortalama 1,5 yıl iken yüksek riskli olmayanların terk etme süresi 6 ay kadardır.
Toplumdaki kadınların ortalama yarısı HPV enfeksiyonu geçirmiş, %20’si enfeksiyonu taşımaya devam etmektedir. Erkeklerde ise bu oranlar yarısı kadardır.
Virüsün vücuttan temizlenmesi, rahim ağzı kanseri oluşması riskini azaltmaz. Kanser riski devam etmektedir. Virüsün geçirilmesi ile doğal bağışıklık oluşması, tekrar virüs bulaşması olasılığını da azaltmaz. Tekrarlayan enfeksiyonlar veya aynı ya da farklı tiplerin tekrar bulaşması, rahim ağzı kanseri riskini daha da fazla artıracaktır.
The post HPV Virüsü Bulaştıktan Sonra Vücutta Olanlar appeared first on İzmir Karşıyaka Kadın Doğum Merkezi.
]]>