Rahim ağzı kanseri taraması, rahim ağzı kanseri oranlarını büyük ölçüde azaltmıştır. Tarama; 21 ila 25 yaşları arasında başlanıp Pap ve/veya insan papilloma virüsü (HPV) testleri ile uygulanır. Rahim ağzı olan herhangi bir kişi cinsiyet kimliği, cinsel yönelim veya cinsel aktiviteden bağımsız olarak taranmalıdır.
Anormal tarama sonuçları olanlarda daha fazla takip veya tedavi gerekir.
Taramada saptanan prekanseröz sonuçlar, muayenehane ortamında kolposkop ile değerlendirilir. Kolposkopi sırasında servikse bakılıp anormal görünen bölgelerden biyopsi alınır. Ayrıca endoservikal küretaj (ECC) yapılır. ECC, servikal kanaldan doku alınmasıdır. Biyopsilerin ve ECC’nin sonuçları, servikste kanser öncülü veya kanser olup olmadığını gösterir.
Hangi hücrelerin tutulduğuna göre anormallik, servikal intraepitelyal neoplazi (CIN) veya adenokarsinoma in situ (AIS) olarak adlandırılır:
- CIN. Rahim ağzının dış yüzeyi skuamöz hücreler adı verilen yassı hücrelerden oluşur. Bu hücreleri etkileyen kanser öncesi bir lezyona CIN denir. Bu değişiklikler hafif (CIN 1), orta ve şiddetli (CIN 2 ve 3) olarak sınıflandırılır.
- AIS. Serviks kanalı glandüler hücrelerle kaplıdır. Bu hücreleri etkileyen kanser öncesi bir lezyona AIS denir.
Prekanseröz lezyonlar için tedaviler arasında eksizyon (konizasyon veya loop elektrocerrahi eksizyon prosedürü [LEEP] olarak da adlandırılan anormal bölgenin cerrahi olarak çıkarılması), kriyocerrahi (dondurma) ve lazer (yüksek enerjili ışık) bulunur.
Düşük Dereceli CİN Yönetimi
Düşük dereceli skuamöz lezyonlar (servikal intraepitelyal neoplazi [CIN 1]) genellikle tedavisiz düzelir. Ancak yüksek dereceli lezyonlara veya kansere ilerlemediğinden emin olmak için takip edilmelidir. CIN 1, Pap testi ve insan papilloma virüsü (HPV) test bulgularına göre tedavi edilir. Bu test sonuçları, daha şiddetli bir lezyon gelişme riski hakkında bilgi verir. Genel yönergeler:
- CIN 1 (smearde; önemi belirsiz skuamöz hücreler [ASC-US], düşük dereceli skuamöz intraepitelyal lezyon [LSIL] veya atipik skuamöz hücreler yüksek dereceli skuamöz hücreler [ASC-H]):
- 25 yaş ve üzerindeyseniz, bir yıl içinde Pap testi ile birlikte veya tek başına HPV testi yaptırmalısınız. Takip testiniz anormal ise kolposkopi yapılmalı. CIN 1’iniz iki yıl devam ederse, düzenli test yaptırmaya devam edebilir veya tedavi alabilirsiniz.
- 21-24 yaşları arasındaysanız, bir yıl içinde Pap testi yaptırmalısınız. HPV testi genellikle bu yaş grubundaki kişilerde rahim ağzı kanseri taramasının bir parçası değildir. HPV enfeksiyonu gençlerde genellikle kendiliğinden geçer. Yüksek dereceli lezyon veya rahim ağzı kanseri riski düşüktür. Takipte yapılan Pap testinde yüksek dereceli anormal hücreler (ASC-H) veya yüksek dereceli skuamöz intraepitelyal lezyon (HSIL) saptanırsa kolposkopi yapılır.
- CIN 1 (smearde; HSIL):
- 25 yaş ve üzerindeyseniz, takip iki seçenekten biri olabilir:
- Bir yıl içinde kolposkopi ve HPV testi (Pap testi ile veya olmadan)
- Cerrahi yolla tedavi. Serviksten daha büyük bir doku parçası (koni biyopsisi veya loop elektrocerrahi eksizyon prosedürü [LEEP], ayrıca transformasyon bölgesinin büyük loop eksizyonu [LLETZ]) çıkarılır.
- 21-24 yaş arasındaysanız, bir yıl içinde hem kolposkopi hem de Pap testi yapılır. Takip smearinde HSIL veya biyopside yüksek dereceli lezyonlu (CIN 2 veya 3) varsa, LEEP veya koni biyopsisi ile tedavi uygulanır.
- 25 yaş ve üzerindeyseniz, takip iki seçenekten biri olabilir:
Yüksek Dereceli CIN Yönetimi
Yüksek dereceli skuamöz lezyonlarîn (servikal intraepitelyal neoplazi [CIN 2 veya 3]), servikal kansere dönüşme riski yüksektir.
- 25 yaş ve üzerindeyseniz ve hamile değilseniz, anormal bölge çıkarılarak veya yok edilerek CIN 2 veya 3 tedavi edilir.
- 21-24 yaş arasındaysanız ve hamile değilseniz, Pap testleri, insan papilloma virüsü (HPV) testi ve kolposkopi (bu tercih edilen yaklaşımdır) ile CIN 2 yakından izlenebilir. Ancak tedavi de uygulanabilir. CIN 3, anormal alan veya yok edilerek tedavi edilir.
- Hamile iseniz, yaşınız ne olursa olsun kanserli hücreler yoksa tedaviyi doğumdan sonraya ertelenir.
Gelecekte hamile kalmak istiyorsanız, servikal prekanser için bazı tedavi türlerinin gelecekteki bir hamilelik sırasında erken doğum riskini veya diğer komplikasyonları artırabileceğini bilmek önemlidir.
Adenokarsinoma İnsitu Yönetimi
Adenokarsinoma in situ (AIS), servikal kanaldaki salgı bezlerinin kanser öncesi bir lezyonudur. Servikal kanal epitelinde glandüler hücreler bulunur. AIS tanısı Pap testinde atipik glandüler hücrelerin (AGC) sonrası yapılan serviks biyopsisi ile konur. AIS bir kanser öncülüdür, ancak kansere (serviksin adenokarsinomu) yol açabilir. Serviksin glandüler kanserleri, skuamöz kanserlerden daha az görülür.
Adenokarsinom bulunursa, bu histerektomi (serviks, uterus ve çevresindeki dokuların cerrahi olarak çıkarılması) veya eksizyonel bir prosedür (serviksin büyük bir biyopsisi, ayrıca konizasyon olarak da adlandırılır) ile tedavi edilebilir. Tercih edilen tedavi histerektomidir. Ancak gelecekte hamile kalmayı planlayanlarda eksizyonel işlemle koruyucu tedaviyi seçilebilir. Koruyucu yönetimi seçenler için, ilk alınan doku sonuçları servikste hala bazı AIS hücrelerinin kaldığını gösteriyorsa, eksizyon işlemi tekrarlanmalıdır. Eksizyonel işlemden sonra, takip üç yıl boyunca altı ayda bir Pap testi, insan papilloma virüsü (HPV) testi ve endoservikal kürtajdan oluşur.
Serviksin Kanser Öncülü Lezyonlarında Tedavi Seçimi
Rahim ağzının kanser öncülü lezyonları, anormal servikal doku alanı belirlenerek, ilerleme veya serviksin diğer bölgelerine yayılmasını önlemek için çıkarılarak tedavi edilir. Servikal anormallikler için iki ana tedavi türü vardır:
- Anormal alanları ortadan kaldıran tedaviler (eksizyonel tedavi, servikal konizasyon, loop elektrocerrahi eksizyon prosedürü [LEEP] ve transformasyon bölgesinin büyük loop eksizyonu [LLETZ]).
- Anormal bölgeyi yok eden tedaviler (ablatif tedavi).
Ülkemizde LEEP ile eksizyon, büyük ölçüde ablasyon uygulamasının yerini almıştır.
Eksizyon
Eksizyon işleminde, serviksin yüzeyindeki anormal alan çıkarılır. Servikal kanalın içine uzanan anormallikler de ortadan kaldırılır. Eksizyonel tedavi, kolposkopik biyopsiye göre servikal anormalliğin kapsamı veya tipi net olmadığında veya ciddi bir anormallik olduğunda önerilir.
Eksizyonun iki amacı vardır:
- Bir anormalliğin derecesini doğrulamak. Rahim ağzının derinliklerinde kanserli hücreleri kontrol etmek için doku örneği sağlar.
- Sorunlu dokuyu tamamen ortadan kaldırmak. Çıkarılan dokunun kenarları, kanserli dokunun kalmış olabileceğini gösteriyorsa, ileri tedavi gerekebilir.
Eksizyon ameliyathanede yapılır. Ağrıyı önlemek için rahim ağzına lokal anestezi ilacı enjekte edilir. İşlem sırasında ağrı hissedebilirsiniz. Tedaviden sonra kanamayı önlemek için Monsel solüsyonu uygulanır. Bu genellikle koyu renkli bir vajinal akıntıya neden olur. Çoğunlukla aynı gün veya işlemden sonraki gün işe veya okula dönülebilir.
Servikal eksizyonun ardından, bir iki hafta boyunca hafif orta derecede vajinal kanama ve akıntı olur. Kanama şiddetli olmamalıdır.
Loop elektrocerrahi eksizyon işlemi. Eksizyon, ameliyathanede bir elektrikli loop ile yapılır. Buna loop elektrocerrahi eksizyon işlemi (LEEP) veya dönüşüm bölgesinin (LLETZ) büyük loop eksizyonu denir. Vajinaya ince bir tel halka yerleştirilir ve burada rahim ağzının koni şeklindeki bir kısmını çıkarmak için elektrik akımı kullanılır.
Konizasyon. Eksizyon, loop yerine keserek de yapılabilir. Buna koni biyopsi veya soğuk konizasyonu denir. Bu işlem, genel veya bölgesel anestezi (örneğin epidural veya spinal) eşliğinde ameliyathanede yapılır.
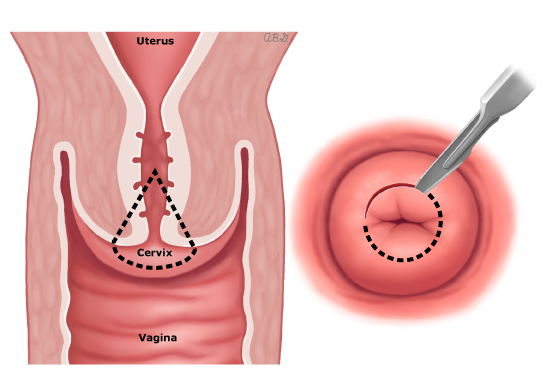
Servikal konizasyon, serviksin koni şeklindeki bir bölümünün cerrahi olarak çıkarılmasıdır. Bu, rahim ağzı kanserini teşhis etmek veya kanserli bölgeyi çıkararak çok erken evredeki rahim ağzı kanserini tedavi etmek için yapılabilir.
İşlem vajina yoluyla, genellikle ameliyathanede, genel veya bölgesel anestezi ile gerçekleştirilir.
Konizasyon için başka bir seçenek, lazer konizasyondur. Bu teknik yaygın olarak kullanılmamaktadır.
Komplikasyonlar. Her cerrahi işlemde olduğu gibi, eksizyon sırasında veya sonrasında da komplikasyonlar ortaya çıkabilir. Olası komplikasyonlar arasında kanama, enfeksiyon ve nadir olsa da uterus perforasyonu sayılabilir.
Ablatif Tedaviler
Ablatif tedaviler anormal servikal dokuyu keserek almak yerine yok eder. Ablatif tedavi, kanser veya anormal dokunun boyutu hakkında endişe olmadığında önerilir.
Kriyocerrahi. Kriyocerrahi, servikse sıvı nitrojen veya karbon dioksit uygulanarak yapılır. Bu, servikal dokuyu dondurarak anormal hücreleri yok eder. Kriyocerrahi herhangi bir anestezi olmadan muayenehanede yapılabilir. Hafif bir rahatsızlığa neden olabilir.
Kolposkopi ve/veya biyopside servikal anormalliğin kapsamı veya türü net belirlenememişse kriyocerrahi önerilmez. Bu durumda eksizyonel tedavi tercih edilir.
Kriyocerrahiden sonra bir hafta boyunca sulu vajinal akıntı görülür.
Lazer ablazyon. Lazer ablazyon, serviksin anormal bölgelerini yok etmek için bir yüksek yoğunluklu ışık enerjisi kullanır. Lazer vajina yoluyla serviksin anormal bölgesine yönlendirilir. Bu ameliyathanede genel veya bölgesel anestezi (örn. epidural veya spinal) ile yapılır. Lazer tedavisi özel eğitim ve ekipman gerektirir.
Kriyocerrahi gibi, lazer ablasyon da anormal dokuyu yok eder. Yani işlem gören dokun mikroskop altında incelenip analiz edilemez. Sonuç olarak, kolposkopi ve/veya biyopside servikal anormalliğin kapsamı veya türü net belirlenememişse lazer ablasyon önerilmez.
Lazer tedavisinden sonra bir ila iki hafta vajinal akıntı olur.
İşlem Sonrası Bakım
Tedavi sonrası cinsel ilişkiden kaçınmalı, vajinaya herhangi bir şey yerleştirmemelisiniz.
Genel olarak, adet döneminden daha şiddetli kanama (özellikle pıhtılı ise), şiddetli veya kötüleşen ağrı, 38,5°C üzerinde ateş veya kötü kokulu vajinal akıntı varsa muayene olmalısınız.
Takip randevuları. Tipik olarak, tedaviden birkaç hafta sonra serviksin iyileştiğinden emin olmak için takip muayenesi yapılır.
Tedaviden sonra lezyonun iyileştiğinden emin olmak için daha fazla takip gerekir. Her 6 ayda bir Pap testi ve insan papilloma virüsü (HPV) testi yapılmalıdır.
Kanser öncülü lezyon tamamen tedavi edildikten ve Pap testleri normale döndükten sonra, ten az 25 yıl boyunca rutin tarama önerilir.
Tedavi etkinliği. Yukarıda açıklanan tedaviler oldukça etkilidir. Ancak vakaların yüzde 30’unda tekrarlama olabilir. İlk tedaviden sonra tam iyileşmeyen kişilerde, özellikle yüksek riskli bir HPV tipi (tip 16 veya 18) varsa, lezyonun devam etmesi, tekrarlaması veya ilerlemesi daha büyük olasılıktır. Bu nedenle servikal smear ile uzun süreli takip önemlidir. Bazen ek tedaviye ihtiyaç duyulur. Ek tedavi kararı, görülen anormalliğin türüne, rahim ağzı kanseri riskinize ve gelecekte hamile kalmak isteyip istemediğinize bağlıdır.
Anormal Pap Smear Sonrası Gebelik
Anormal bir Pap testi tedavisinden sonra çoğu kadın kısırlık ve erken doğum risklerinden endişe duyar. Tedaviler doğurganlığı etkilemez. Bununla birlikte, bazı tedavi türlerinde, gelecekteki bir hamilelik sırasında komplikasyon riski olabilir. Eksizyonel işlemler erken doğum riskini biraz artırır, ancak ablatif işlemler riski artırmaz. Altta yatan tıbbi durumlar ve yaş gibi diğer faktörler de hamilelik sorunları riskini artırabilir.
Çoğu kişiye, dokunun tamamen iyileşmesini sağlamak için servikal ablasyon veya eksizyondan sonra en az üç ay beklemelidir.
![]()



