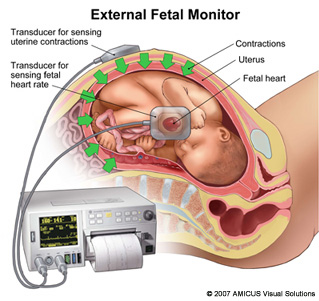
Nonstress Testin Uygulanışı
NST (non stress test), basit olarak bebeğin kalp atımları ve rahimin kasılmalarını değerlendiren fetal monitor (kardiyotokografi) aygıtı ile yapılan işlemdir. Nonstres test, gebelik esnasında uygulanır. Zaten adında geçen nonstres kelimesi, rahim kasılmalarının olmadığını ifade eder. Doğum esnasında uygulanan ise fetal monitörizasyondur. Bu sayfada konumuz fetal monitörizasyon olmayacak.
NST Nasıl Uygulanır
Hasta yan yatar veya yarı oturur şekilde çekilmelidir. Genellikle önerilmekle birlikte hastanın aç olması uygun değildir. En az 10-20 dakika kayıt yapılmalıdır.
NST Yapma Gerekçeleri
- Preeklampsi ve kronik hipertansiyon,
- Diabet,
- Gün aşımı,
- Lupusve antifosfolipid antikorları varlığı
- Kronik maternal hastalıklar (Kalp, böbrek vb)
- Derin anemi,
- Çoğul gebelik,
- Oligo hidramnios,
- IUGR,
- EDT,
- EMR,
- Gebelik 3. trimester kanama,
- Bebek hareketlerinde azalma,
- kötü obstetrik öykü: İnfertilite, tekrarlayan düşük, önceki gebelikte anne rahminde ölen bebek öyküsü,
- Gebede ciddi sistemik hastalık (kalp, böbrek, asthma)
- Diğer perinatolojik kayıp riski olan hastalıklar.
Non stres test, gebe ve bebeğin durumunda değişiklik olmazsa haftada bir tekrar edilir. Günü geçen gebelerde ve diabetiklerde haftada iki kez, yüksek riskli durumlarda veya gebenin bulgularının stabil olmadığı durumlarda daha sık non stres test uygulanabilir.
NST Ne Kadar Güvenilirdir
Amaç bozulan kardiyotokografi bulguları ile bebeğin beynine az oksijen gittiğinin erken saptanması ve doğumu yönlendirerek bebekte sorun yaşnmasının önlenebilmesidir. Ancak doğum eylemi sürecinde düşük risk grubundaki gebelere sürekli kardiyotokografi uygulaması gerekli olmayan durumlarda bile alarma vererek sezaryen ve müdahaleli doğum oranını arttırır.
ACOG (Amerikan Jinekoloji Derneği)nin yaptığı yorumda kardiyotokografi trasesinin (yaklaşık 10-30 dakika bebek kalp atımları ve rahim kasılmalarının kaydedildiği izlem raporu) değerlendiren sağlık profesyonelleri arasında veya ayni kişinin farklı zamanlarda yaptığı yorumlar arasında tam uyum bulunmamakta, normal kabul edilen bir bulgu sonradan veya farklı kişiler tarafından anormal olarak değerlendirilebilmektedir. Yeni doğan bebeğin durumunu gördükten sonra geriye dönük değerlendirmelerde de farklı yorumlar yapılabilmektedir. Ayrıca kardiotokografi bulgularının yorumlanmasında ortak kabul görmüş bir sınıflandırma yoktur.
Bebeğin oksijensiz kalmasına bağlı felç ve diğer nörolojik bulguların doğum öncesi erken tanısında kardiyotokografi önemlidir.
Ancak bir çok kardiyotokografi trasesi bebekte oksijensizlik olmasa bile kuşkulu görüntü vermektedir. Buna yalancı pozitiflik denir. ACOG’a göre yalancı pozitiflik %99’dur. Cochrane değerlendirmelerinde doğum öncesi kardiyotokografi uygulamasının doğumda bebekle ilgili sonuçları olumlu etkilediğine dair kanıt bulunmamıştır. Doğumhaneye yatan düşük riskli gebelere girişte kardiyotokografi uygulaması da doğum sonrası sonuçları daha olumlu etkilememektedir. Doğum eylemi sürecinde sürekli kardiyotokografi uygulamasının düşük risk grubundaki gebelerde beyin felci, doğumda bebek ölüm oranı ve bebeğin doğum sonrası genel durumunda iyilik ölçütlerini değiştirmede ek yararı saptanmamıştır.
Yalancı negatiflik oranı % 99 yalancı pozitiflik oranı %50’dir. Kısaca, kardiyotokografi trasesi görüntüsü normal de olsa bebeğin durumu her zaman iyi olmayabilir.
Kardiyotokografi Trasesinde Temel Parametreler
- Fetal Kalp Atımları
- Baseline: Ortalama kalp atım hızı
- Variabilite: Atımlar arasındaki anlık değişkenlik
- Periyodik ve epizodik değişiklikler: Akselerasyon, deselerasyon
- Rahim kasılmaları: Süre, şiddet, sıklık
Baseline
Periyodik ve epizodik değişikliklerin dışındaki zamanda ortalama kalp atım hızıdır. On dakikalık gözlemde en az 2 dakika sürmelidir. Normali 110-160 arasındadır.
Baseline Taşikardi
Rahim kasılmaları olmadığı dönemde bebek kalp atımlarının dakikada 160 üzerinde olması.
Baseline taşikardi nedenleri
- Bebeğin oksijensiz kalması
- Annede ateş. Annenin 38.5 C üzeri ateşinin yükselmesi
- Koriyoamnionit. Amnion sıvısı enfeksiyonu
- Fetal sepsis. Bebekte kana karışan enfeksiyon
- Fetal anemi. Bebeğin kansızlığı
- Fetaltaşiaritmi. Bebeğin kalp ritminin hızlı olması
- Betamimetik ve parasempatolitik ilaçlar. Örneğin erken doğum ağrısını önlemek veya annenin yüksek tansiyonunu düşürmek için kullanılan ilaçlar
- Annede anksiyete. Endişe, korku
Baseline Bradikardi
Rahim kasılmaları olmadığı dönemde bebek kalp atımlarının dakikada 110 altında olmasıdır.
Baseline bradikardi nedenleri
- Fetal distress: Bebeğin oksijensizliği
- Uzamış göbek kordonu basısı,
- Uzamış ikinci evre (ıkınma safhası)
- Çıkımda bradikardi: Doğum anında bebek kalp atımları yavaşlaması
- Fetal kardiyak ritm bozukluğu: A-V blok gibi bebek kalp ritm bozuklukları
- Beta blokörler: Düzensiz rahim kasılmalarını engelleme için kullanılan ilaçlar
- Maternal hipotermi: Gebenin vücud ısısının düşük oluşu
- Maternal hipoglisemi: Gebenin kan şekeri düzeyinin düşük oluşu
Variabilite
Kalp atım hızındaki düzensiz büyüklükte ve sıklıkta olan değişikliklerdir. Sempatik ve parasempatik sistem arasındaki anlık çekişmenin sonucu olduğu düşünülür. Normali 5-25 arasıdır. Sağlam bir sinir sistemi ve normal bir kardiak (kalple ilgili) cevap oluşturabilme halini gösterir. Tek başına bebeğin iyi olduğunu gösteren en önemli parametredir. Kısa ve uzun süreli variabilite birlikte değerlendirilmelidir.
Varyabilite Azalması
Variyabilite kaybı nedenleri
- Fetal hipoksi ve asidemi: Bebeğin oksijensizliği ve kan asidliğinin artması
- Fetal nörolojik bozukluklar: Bebeğin beyni ve sinir sistemiyle ilgili sorunlar
- Fetal kardiyak aritmi Bebeğin kalbinde ritm bozukluğu
- Fetal uyku: Bebeğin uyku hali
- Prematürite: Gebeliğin 37 haftanın altında olması
- Santral sinir sistemini deprese eden ilaçlar: Diazem,magnezyum sülfat, parasempatolitikler, betametazon
- Fetal taşikardi: Bebek kalp atımının dakikada 160 üzerinde olması
Doğum eylemi sürecinde rahim kasılmalarına rağmen deselerasyonlarla birlikte değilse fetal hipoksi ve asidemiye bağlı olması düşük olasılıktır. Bu durumda bebeğin merkezi sinir sistemini deprese eden, baskılayan diğer durumlar veya başka nedenlerle bebekte merkezi sinir sistemi hasarı düşünülmelidir.
Varabilite Artması
Mekonyum varlığında: Bebeğin oksijensizliğe bağlı barsak hareketleri hızlanması, sfinkterleri gevşemesi ve kakasını amnion sıvısı içine yapmasıdır. Fetusun derin iç çekmesi ile mekonyumun bebeğin solunum borusunu tıkaması riskini arttırabilir.
Variabilite artması baseline’ın değerlendirilmesini zorlaştırır ve 10 dakikadan uzun sürmesinin bebeğin gelecekteki durumu yönünden olumsuz olduğu düşünülür.
Periyodik ve Epizodik Değişiklikler
Erken Deselerasyon
Kardiyotokografi trasesinde bebek kalp atımları ile ilgili yavaş başlayan ve normale yavaş dönen simetrik, devamlı düşmelerdir. Başlangıcından dip noktasına ulaşması 30 saniyeden uzundur. Düşmenin dip noktası rahim kasılmasının tepe noktası ile aynı hizadadır. Genellikle başlangıç ve bitiş noktası da kontraksiyonla aynıdır. Buna ayna hayali denir.
Erken deselerasyonun nedeni, bebek başının doğum kanalında basıya bağlı oluşan vagus sinirinin uyarılmasıdır.
Geç Deselerasyon
Kardiyotokografi trasesinde yavaş başlayan ve normale yavaş dönen simetrik düzenli düşmelerdir. Başlangıcından dip noktasına ulaşması 30 saniyeden uzundur. Düşmenin dip noktası kontraksiyonun tepe noktasından sonradır. Genellikle 30 saniyeden uzun bir fark bulunur. Genellikle 10-20 atım maksimum 40 atım derinliğindedir. Başlangıç ve bitiş noktası kasılmanın başlangıç ve bitiş noktasından sonradır. Geç deselerasyon plasentada İntervillöz mesafede oluşan stazın (gebe bebek arasında kan akımının durduğu göllendiği durum) fetusun normalde tolere edebileceği sınırdan daha fazla oksijensizliğe yolaçmasıyla oluşur. Esas olarak plasental yetmezliği gösterir, ancak annede kan akımını azaltan faktörler (annede hipotansiyon hipoksi veya tetanik yada çok sık kasılmalar) nedeniyle ortaya çıkar. Plasental kompartımanda sorun olmasa bile geç deselerasyonlar oluşabilir.
Variabl Deselerasyon
Kardiyotokografi trasesinde baseline’dan hızlı şekilde başlayan düşmelerdir. Başlangıcından dip noktasına ulaşması 30 saniyeden kısa sürer. Şekli ve kontraksiyonlarla ilişkisi değişken olabilir. 15 saniyeden uzun, 15 atımdan derin, ancak 2 dakikadan kısa olmalıdır. En sık görülen deselerasyon çeşididir. Genellikle göbek kordonuna basıya bağlıdır.
Varable deselerasyon, doğum eylem sürecinin başında oluştuğunda oligohidramnios (amnion sıvısı azalması) ile bağlantılılı olma olasılığı daha yüksektir. Travayın ikinci döneminin hemen öncesinde (ıkınmadan hemen önce) variable deselerasyon ortaya çıkması ise genellikle bebeğin boynuna kordon dolanması ile ilgilidir.
Daha az görülen variable deselerasyon nedenleri ise, kordon sarkması, kordonda gerçek düğüm, kısa kordon veya kordonun bebeğin uzuvlarına dolanmasıdır. Göbek kordonu toplar damar duvarı daha yumuşak ve ince olduğundan variable deselerasyon başlangıç ve son kısmında bebek kalp atımında kısa süreli hızlanmalar olabilir. Buna omuz denir.
Varable deselerasyon aşağıda belirtilen atipi kriterleri ile birlikte olduğunda bebeğin oksijensiz kalması olasılığı artar.
- Normale geç dönüş,
- Normale dönmeden geçici kalp atımı hızlanması
- Bifazik görünüm. W belirtisi
- Dönüşte baseline bradikardi (bebek kalp atımı yavaşlaması) veya taşikardi (bebek kalp atımı hızlanması),
- Yukarda bahsedilen omuzların kaybolması,
- Azalmış variabilite. Değişken bebek kalp atımlarının azalması
- Variable deselerasyonunn şiddetli olması. Varable deselerasyonun derecesinde ortak bir görüş birliği yoktur. 60’lar kuralına göre, 60’dan derinse, 60’ın altına düşmüşse veya 60 saniyeden uzun sürmüşse şiddetlidir.
Uzamış Deselerasyon
Kardiyotokografi trasesinde bebek kalp atımında 15 atımdan fazla 2 dakikadan uzun ancak 10 dakikadan kısa süren düşmelerdir. 10 dakikadan uzun düşme olursa yeni baseline olarak kabul edilmelidir.
En sık sebebi annede düz yatma, epidural anestezi veya diğer nedenlere bağlı tansiyon düşmesi ve aralıksız rahim kasılmalarıdır
Kordon sarkması veya plasenta erken ayrılmasına bağlı da uzamış deselerasyon olabilir.
Sinüzoidal Ritm
Kardiyotokografi trasesinde düzgün yapıda dakikada 3-5 sefer sıklıkla, 5-15 atım genişliğinde görülen sinüs dalgası şekline görülen bir yapıdır. Genellikle baseline normaldir.
rtaya çıkma mekanizması belli değildir.
Fetal anemi (en sık nedeni Rh uygunsuzluğundan bebeğin etkilenmesidir) zemininde gelişen ciddi bebek oksijensizliğini düşündürse de meperidin başta olmak üzere bazı ilaçların kullanımından sonra da hipoksi olmaksızın sinüzoidal ritm görülebilir.
Epizodik Akselerasyon
Kardiyotokografi trasesinde bebek kalp atımlarında, tepe noktasına 30 saniyeden kısa sürede ulaşan hızlanmalardır. Epizodik akselerasyon gebeliğin 32 haftası ve üzerinde, 15 atımdan fazla ve 15 saniyeden uzundur. Gebeliğin 32 haftasından önce ise epizodik akselerasyonun, 10 atımdan fazla ve 10 saniyeden uzun sürmesi gereklidir. 2 dakikadan uzun 10 dakikadan kısaysa uzamış akselerasyon terimi kullanılabilir. 10 dakikadan uzunsa yeni baseline olarak tanımlanır.
Periyodik Akselerasyon
Rahim kasılmaları ile birlikte görülen ve erken deselerasyonların ayna hayali şeklinde görülen bebek kalp atımı hızlanmalarıdır. Oldukça nadir görülür. Sadece göbek kordonunun toplardamarına basıya bağlı olarak ortaya çıkar.
Lambda Belirtisi
Bebeğin hareketleri ile oluşan bebek kalp atımında hızlanmaların sonunda oluşan küçük düşme veya yavaşlamalardır. Lambda belirtisinin klinik önemi yoktur.
Rahim Kasılmaları
ACOG-Amerikan Jinekoloji Derneği 2009 kriterlerine göre
Normal: 30 dakikalık kardiyotokografik izlemde 10 dakikada 5 veya daha az rahim kasılması olması.
Taşisistol: 30 dakikalık izlemde 10 dakikada 5 den fazla rahim kasılması olması. Hiperstümilasyon veya hiperkontraktilite terimleri kullanılmamalıdır. ACOG un bu tanımlaması uterin aktivite için birçok durumu tanımlamaktadır. Bunlar; Tetanik kontraksiyonlar, Artmış bazal tonus, İkiz kontraksiyonları da içerir.
NST Değerlendirme
Kardiyotokografi trase görüntüsünde, 20 dakikalık pencerede 2 adet 15 atımdan fazla ve 15 saniyeden uzun süren akselerasyon olmalıdır.
Gebelik 32 haftadan küçükse, 10 atımdan fazla ve 10 saniyeden uzun süren bebek kalp atım hızlanması olmalıdır.
NST izleminde variabilite ve baseline normal olmalıdır.
Gebenin ağrısı varsa rahim kasılması olup olmadığı değerlendirilmelidir.
Kriterlere uygun kalp atımı hızlanması olmaması halinde test 20 dakika daha uzatılır. Bu sürenin sonunda akselerasyon olmazsa gebenin sürekli monitorize edilmesi önerilir. Anneye glukoz veya mekanik uyarı vermenin non reaktif NST oranını değiştirmediği gösterilmiştir. Arada bebek kalp atımlarının hızlanmadığı, hafif de olsa değişkenliğin olmadığı baseline’ı sürekli düz görünen, uyarılara yanıt vermeyen kardiyotokografi trase bulgusu 80 dakikalık süre içinde akselerasyon olmaması ileri inceleme gerektirir.
Non reaktif NST tanımlayıcı olmadığı için daha detaylı sınıflama önerilir.
Anormal Kardiyotokografi Bulgularında Klinik Değerlendirme
Baseline taşikardi: Rahim kasılması olmadığı durumlarda bebek kalp atımlarının dakikada 160 atımın üzerinde oluşu.
Bu durumda
- Annenin nabzı ve ateşi kontrol edilmeli, ateş varsa düşürülmeli,
- Betamimetik ilaç alıyorsa kesilmeli,
- Amniyon sıvısı enfeksiyonu ve diğer enfeksiyonlar yönünden gerekli testler yapılmalı,
- Herhangi bir neden bulunmuyor ve 80 dakikadan uzun sürüyorsa sezaryen ile doğum göz önünde bulundurulmalıdır.
Baştan baseline normal olan olguda kalp atımlarında azalma olmadan bebek kalp atımları hızlanması varsa bunun bebeğin oksijensizliğine bağlı olma olasılığı azdır. Aynı durum başta bebek kalp atımlarında değişkenlik normal olup sonra azalan veya kaybolan olgular için de geçerlidir. Bu olgularda doğum ilerliyorsa bebek kalp atımı hızlanmaları 30 dakikada bir araştırılmalıdır. Tekrarlayan geç deselerasyonu olan ve variabilitesi normal olan olguda bebeğin hareketi veya uyarı ile bebek kalp atımları hızlanıyorsa bebeğin oksijensizliği olasılığı hemen hiç yoktur. Ancak Akselerasyon olmayan olguların en az yarısında asidoz yoktur. Bebek kalp atımlarının değişken yavaşlaması, amnion sıvısı azalması ile birlikte olduğu durumlarda amnioinfüzyon uygulanabilir. Variable deselerasyon rahim ağzı 8-10 cm açıkken bebeğin boynundaki kordona basıya bağlı ise annenin ıkınması önlenir. Variable deselerasyon süresi ve şekli çok değişken olan olgularda ise kısa göbek kordonunun bebeğin kol, bacak gibi uzuvlarına dolanması veya gerçek kordon düğümü düşünülerek gebenin pozisyonunun değiştirilmesi yararlı olabilir.
OCT (Oksitosin Challenge Test)
Dopler ultrasonografinin ve biyofizik profilin yaygın kullanılması ile daha az kullanılan bir test olmuştur. Plaseta previa ve erken doğum riski olanlarda kullanılamaz. İkiz gebeliklerde uygulanması tartışmalıdır. 10 dakikada en az 1 dakika süren 3 rahim kasılması oluşturulması gerekir. Bunun için suni sancı veya meme başı uyarılması gerekmektedir. İndüksiyon uygulanacaksa 5 ünite synpitan 500 cc sıvıya konarak dakikada 4 damla ile başlanır ve yeterli kontraksiyon elde edilene kadar 15-30 dakikada 4 damla artırılır. Meme başı stimülasyonu yapılacaksa hastaya meme başını parmak ucuyla çamaşır üzerinden 2 dakika süreyle uyarması söylenir. Daha sonra 5 dakika beklenir. Yeterli kontraksiyon elde edilemezse uyarı bir veya iki taraflı olarak tekrarlanır.
Sonuçların Değerlendirilmesi
Test pozitif: Kontraksiyonların yarısında geç deselerasyonlar olmasıdır.
Test negatif: Yeterli kontraksiyon var, geç deselerasyon yok
Test şüpheli: Yeterli kontraksiyon var kontraksiyonların yarısından azında geç deselerasyon var ,
Test yetersiz: Yeterli kontraksiyon elde edilemedi veya sağlıklı bir kayıt yapılamadı.
Negatif bir testin negatif prediktif değeri % 99,8 Pozitif bir testin pozitif prediktif değeri % 9-15. Özetle, test negatif ise sonuçların doğru olma olasılığı yüksektir. Özellikle, preterm fetuslarda gebeliğin sonlandırılması kararı verildiğinde, bebeğin akciğer olgunlaşmasına bakılmalı, 32 haftanın altında bu karar verilecekse klinik durum iyi değerlendirilmeli ve fetusun sıkıntıda olduğu başka bir yöntemle teyit edilmelidir. Plasentanın bebeğe yeterli kan ve oksijeni taşıyamaması durumunda NST’nin nonreaktif olmasından daha önce OCT nin pozitifleştiği ve OCT negatifliğinin ise NST reaktifliğine göre daha yüksek negatif prediktif değeri olduğu unutulmamalıdır.



